Tehotenstvo je obdobie významných zmien v tele ženy, ktoré kladú zvýšené nároky na kardiovaskulárny systém. V niektorých prípadoch je preto potrebné kardiologické vyšetrenie počas tehotenstva. Tento článok poskytuje komplexný prehľad o kardiologických vyšetreniach v tehotenstve, vrátane dôvodov na ich vykonanie, priebehu a významu pre matku a dieťa.
Kedy je kardiologické vyšetrenie v tehotenstve odporúčané?
Kardiologické vyšetrenie v tehotenstve sa odporúča v nasledujúcich prípadoch:
- Existujúce srdcové ochorenie u matky: Ženy s preexistujúcim srdcovým ochorením, ako sú vrodené srdcové vady, arytmie alebo hypertenzia, vyžadujú počas tehotenstva špecializovanú starostlivosť. Tehotenstvo totiž predstavuje zvýšenú záťaž na srdce a cievny systém. Kardiologické vyšetrenie pomáha monitorovať stav srdca a prispôsobiť liečbu tak, aby sa minimalizovali riziká pre matku a dieťa.
- Podozrenie na srdcové ochorenie u matky: Ak sa počas tehotenstva objavia príznaky ako dýchavičnosť, bolesti na hrudníku, opuchy alebo nepravidelný srdcový rytmus, lekár môže odporučiť kardiologické vyšetrenie na vylúčenie alebo potvrdenie srdcového ochorenia.
- Prenatálna diagnostika srdcových ochorení u plodu: Počas prenatálnych vyšetrení, ako je ultrazvuk, môže byť odhalené podozrenie na vrodenú srdcovú vadu u plodu. V takom prípade sa odporúča prenatálna echokardiografia, ktorá detailne zobrazí srdce plodu a pomôže určiť závažnosť vady a plánovať ďalší postup.
- Rizikové faktory: Ženy s rizikovými faktormi, ako je vek nad 30 rokov, obezita, vysoký krvný tlak alebo tehotenská cukrovka (gestačný diabetes), majú vyššie riziko srdcových komplikácií počas tehotenstva. V týchto prípadoch môže lekár zvážiť preventívne kardiologické vyšetrenie.
Vrodené srdcové chyby sa vyskytujú u približne 0,8 % živo narodených detí. Prítomnosť rizikových faktorov toto percento zvyšuje. Napríklad, ak má jeden z rodičov vrodenú srdcovú chybu (VCC), jeho deti sú zaťažené asi 2,5 - 10,7 % percentným rizikom. U zdravých rodičov s jedným dieťaťom s VCC je riziko u ďalšieho potomka cca 1 - 5 %. U detí diabetických matiek sa VCC vyskytujú približne u jedného z dvadsiatich a deti chronických alkoholičiek sú zaťažené rizikom 29 % až 50 % výskytu vrodených srdcových chýb.
Druhy kardiologických vyšetrení v tehotenstve
Počas tehotenstva sa môžu vykonať rôzne kardiologické vyšetrenia, v závislosti od individuálnej situácie pacientky. Medzi najčastejšie patria:
- Elektrokardiogram (EKG): EKG zaznamenáva elektrickú aktivitu srdca a pomáha odhaliť arytmie, ischémiu alebo iné abnormality.
- Echokardiografia: Echokardiografia využíva ultrazvukové vlny na zobrazenie štruktúry a funkcie srdca. Umožňuje posúdiť veľkosť srdcových komôr, hrúbku stien, funkciu chlopní a prietok krvi.
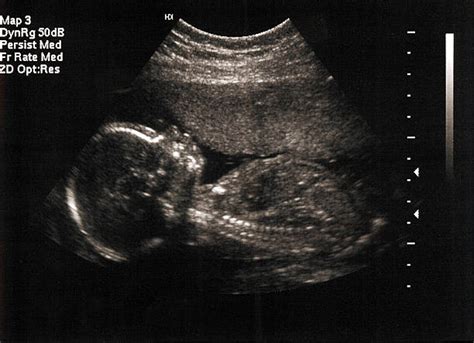
- Prenatálna echokardiografia: Ide o špecializované ultrazvukové vyšetrenie, ktoré sa zameriava na detailné zobrazenie srdca plodu. Vykonáva sa zvyčajne medzi 18. a 24. týždňom tehotenstva a pomáha diagnostikovať vrodené srdcové vady.
- Holterovské monitorovanie EKG: Holterovský monitor je prenosný EKG prístroj, ktorý zaznamenáva elektrickú aktivitu srdca počas 24 alebo 48 hodín. Používa sa na zachytenie epizodických arytmií, ktoré sa nemusia prejaviť počas štandardného EKG vyšetrenia.
- Záťažový test: Záťažový test sa vykonáva na posúdenie funkcie srdca počas fyzickej námahy. V tehotenstve sa zvyčajne vykonáva modifikovaný záťažový test, pri ktorom pacientka kráča na bežiacom páse alebo bicykluje na ergometri pri nižšej intenzite.
V súčasnosti stojí hlavný podiel diagnostiky srdca v tehotenstve na prenatálnej echokardiografii - ultrazvukové vyšetrenie srdca plodu. Týmto vyšetrením je možné určiť presný typ srdcovej malformácie, ako aj zhodnotiť hemodynamickú kompenzáciu plodu. Len na základe týchto informácií môžeme vysloviť predpoklad prognózy a určiť najvhodnejšiu liečbu.
Priebeh kardiologického vyšetrenia
Priebeh kardiologického vyšetrenia závisí od typu vyšetrenia. Vo všeobecnosti sú kardiologické vyšetrenia neinvazívne a bezbolestné.
- EKG: Počas EKG vyšetrenia sa na hrudník, ruky a nohy pacienta prilepia elektródy. Elektródy zaznamenávajú elektrickú aktivitu srdca a prenášajú ju do prístroja, ktorý ju zobrazí vo forme grafu. Vyšetrenie trvá niekoľko minút.
- Echokardiografia: Počas echokardiografie pacient leží na chrbte alebo na ľavom boku. Lekár priloží na hrudník pacienta sondu, ktorá vysiela ultrazvukové vlny. Vlny sa odrážajú od srdcových štruktúr a vytvárajú obraz srdca na monitore. Vyšetrenie trvá približne 30-60 minút.
- Prenatálna echokardiografia: Prenatálna echokardiografia sa vykonáva podobne ako štandardný ultrazvuk v tehotenstve. Lekár priloží sondu na brucho tehotnej ženy a zobrazí srdce plodu na monitore. Vyšetrenie trvá približne 30-60 minút.
- Holterovské monitorovanie EKG: Počas Holterovského monitorovania EKG pacient nosí prenosný EKG prístroj, ktorý zaznamenáva elektrickú aktivitu srdca počas 24 alebo 48 hodín. Pacient môže počas monitorovania vykonávať bežné denné aktivity.
- Záťažový test: Počas záťažového testu pacient kráča na bežiacom páse alebo bicykluje na ergometri. Lekár monitoruje EKG, krvný tlak a subjektívne pocity pacienta. Vyšetrenie sa ukončí, keď pacient dosiahne cieľovú tepovú frekvenciu alebo sa objavia príznaky ako bolesti na hrudníku alebo dýchavičnosť.
Riziká kardiologických vyšetrení v tehotenstve
Kardiologické vyšetrenia sú vo všeobecnosti bezpečné pre matku aj pre dieťa. EKG a echokardiografia sú neinvazívne a nevyužívajú ionizujúce žiarenie. V prípade prenatálnej echokardiografie je dôležité, aby vyšetrenie vykonával skúsený odborník. Ultrazvukové vlny môžu potenciálne poškodiť tkanivá plodu, preto je potrebné minimalizovať expozíciu.
Význam kardiologického vyšetrenia v tehotenstve
Kardiologické vyšetrenie v tehotenstve má zásadný význam pre zdravie matky a dieťaťa. Umožňuje:
- Diagnostikovať a liečiť srdcové ochorenia u matky: Včasná diagnostika a liečba srdcových ochorení u matky môže znížiť riziko komplikácií počas tehotenstva a pôrodu.
- Diagnostikovať vrodené srdcové vady u plodu: Prenatálna diagnostika vrodených srdcových vád umožňuje plánovať ďalší postup, vrátane prípadnej operácie po narodení.
- Monitorovať stav srdca počas tehotenstva: Pravidelné kardiologické vyšetrenia umožňujú monitorovať stav srdca u žien s existujúcim srdcovým ochorením a prispôsobiť liečbu podľa potreby.
- Znížiť riziko komplikácií počas pôrodu: Kardiologické vyšetrenie môže pomôcť identifikovať ženy s vysokým rizikom srdcových komplikácií počas pôrodu a naplánovať pôrod v špecializovanom zariadení.
Indikačné kritériá pre prenatálnu echokardiografiu
Indikačné kritériá pre prenatálnu echokardiografiu vychádzajú z troch hlavných skupín, ktoré sú zhodné s rizikovými faktormi rodiny, matky alebo plodu:
Rizikové faktory rodiny
- Vrodená srdcová chyba u členov blízkej rodiny
- Genetická záťaž v rodine
- Spontánne aborty a mŕtvo rodené deti
Rizikové faktory matky
- Vek matky nad 35 rokov
- Systémový lupus erythematosus matky
- Vrodená srdcová chyba matky
- Vrodené chyby ďalších systémov matky
- Metabolické ochorenia (cukrovka, fenylketonúria)
- Infekcie matky ako Rubeola, Toxoplazmóza, Herpes simplex, Cytomegalovirus, Coxsackie vírusy…
- Expozícia teratogénnymi látkami vo vulnerabilnej fáze vývoja plodu (alkohol, antidepresíva, antikonvulzíva)
- Gravidita s viacerými plodmi je hraničným indikačným kritériom.
Rizikové faktory plodu
- Abnormálny vzhľad srdca pri screeningovom vyšetrení
- Fetálne poruchy srdcového rytmu
- Chromozomálne aberácie
- Nekardiálne vrodené chyby (rázštepy orofaciálnej, vertebrálnej oblasti, diafragmatická hernia, vrodené chyby močového, zažívacieho traktu a skeletu…)
- Vacterlova asociácia
- Patologická NT v I. trímestri
- Pozitívny biochemický screening v I. trimestri
Liečba srdcových abnormalít ešte pred narodením
Sú chyby, ktoré sa dajú veľmi jednoznačne diagnostikovať i liečiť. Často sú k nám posielané tehotné ženy s nálezom, že srdiečko dieťatka bije nepravidelne. Istá nepravidelnosť je povolená, teda fyziologická, no niektoré arytmie (dysrytmie) už fyziologické nie sú. Pokiaľ sa problém zachytí včas, tak ho môžeme liečiť ešte počas tehotenstva. Lieky sa užívajú až do pôrodu. Keď sa dieťa narodí, prechádza do starostlivosti detských kardiológov. Myslím si, že je to jeden z najväčších benefitov tohto vyšetrenia, pretože správnou diagnostikou a následnou liečbou vieme dieťa udržať až do pôrodu.
Koronarografia a jej význam pri diagnostike srdcových ochorení
Koronarografia je vyšetrenie srdca a ciev, ktoré dokáže včas odhaliť krvné zrazeniny (tromby) aj ischemickú chorobu. Podstúpiť ju môžete aj neinvazívne. Koronarografia je vyšetrenie, ktorým je možné vytvoriť dvojrozmerný alebo trojrozmerný obraz srdca a ciev. Zobrazuje srdce a cievne riečisko pomocou kontrastnej látky a využíva sa pri odhalení ischemickej choroby srdca, monitoringu bajpasu alebo na dôkaz prítomnosti krvných zrazenín, tzv.
Klasická - invazívna koronarografia
Pri klasickej koronarografii sa zavádza katéter cez stehennú tepnu až do ľavej komory srdca, čím sa táto metóda radí medzi invazívne zákroky. Nevyužíva ale kontrastnú látku, vďaka čomu telo nie je vystavené radiačnej záťaži. Jej najväčšou výhodou je, že pomocou nej vie kardiológ lepšie zhodnotiť závažnosť zúženia vencovitých tepien, ktoré vyživujú srdce.
Neinvazívne zobrazenie ciev srdca - CT koronarografia
CT koronarografia je neinvazívny zákrok, keďže na zobrazenie srdca používa kontrastnú látku, ktorá cievy a štruktúry srdca zvýrazní. Následne lekár získava 3D obraz srdca a ciev a tiež okolitých štruktúr na počítači CT prístroja. Hlavnou prednosťou CT koronarografie je pre lekára ľahšia predpoveď vzniku zúženia ciev, pričom umožňuje rozpoznať aj iné vrodené chyby koronárnych tepien. Nevýhodu CT zobrazenia ciev však predstavuje radiačná záťaž kontrastnej látky. Vyšetrenie pomocou CT je tak jediný neinvazívny variant katetrizačnej CT koronarografie.
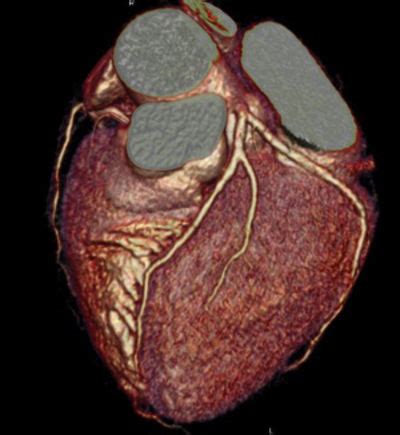
CT koronarografia má nezastupiteľné miesto medzi diagnostickými metódami kardiovaskulárnych ochorení. Patrí medzi minimálne invazívne postupy. Má určité obmedzenia, ktoré negatívne ovplyvňujú celé vyšetrenie. Je to rýchla frekvencia srdca (nad 70 úderov/minútu), ako aj fibrilácia predsiení, extrasystólia (porucha srdcového rytmu), výskyt objemných kalcifikátov (zvápenatení) a tiež nespolupracujúci pacient.
Ischemická choroba srdca (ICHS)
Termín ischemická choroba srdca označuje skupinu ochorení. Ich spoločným znakom je prítomnosť ischémie myokardu, vzniknutej na podklade chorobného procesu v koronárnom riečisku. Ide o stavy, kedy srdcový sval nedostáva dostatok kyslíka a živín. Prísun kyslíka a živín krvou je čiastočne alebo úplne obmedzený v dôsledku zúženia alebo upchatia koronárnych (vencovitých) tepien.
Čo je to ischémia?
Ischémia je nedokrvenie tkaniva až celého orgánu, ktoré vedie k jeho poškodeniu až odumretiu. Príčinou ischémie je nedostatok kyslíku a živín v tkanive spojený s hromadením odpadových produktov. Keďže u zdravého človeka za normálnych okolností orgánmi neustále preteká krv, je zabezpečená nie len dodávka potrebných látok bunkám, ale tiež odber nežiadúcich metabolitov. Pri ischémii ale dochádza k porušeniu tejto rovnováhy.
Príčiny ischemickej choroby srdca
Ischemická choroba srdca vzniká na základe 3 faktorov: aterosklerózy, krvnej zrazeniny a chorobného stiahnutia cievy. Kôrnatenie tepien, ateroskleróza, je ochorenie, pri ktorom sa v stenách tepien ukladajú tukové látky a vápnik. Takáto tepna postupne stráca pružnosť, dochádza k jej zužovaniu, čo najčastejšie vedie práve k ischémii. Ateroskleróza úzko súvisí s vysokou hladinou krvných tukov, zvýšeným krvným tlakom, fajčením, obezitou, cukrovkou či stresom. Krvná zrazenina, trombus, je obávanou komplikáciou aterosklerózy. Ak sa krv zrazí, táto zrazenina niekedy cestuje krvným prúdom a zasekne sa v mieste aterosklerózy. Chorobné stiahnutie cievy, spazmus, je funkčnou poruchou. Cieva sa stiahne, čo obmedzí prietok krvi k bunkám daného orgánu, v tomto prípade srdca.
Príznaky ischemickej choroby srdca
Niektorí ľudia s ischémiou myokardu nemajú žiadne príznaky. Takýto stav označujeme ako nemá ischémia myokardu. Je nebezpečná, nakoľko prichádza potichu. Bolesť na hrudníku, tzv. angína pectoris, je najčastejším prejavom. Keďže môže viesť až k infarktu, je veľmi dôležité rozpoznať rizikové faktory, prejavy ischemickej choroby a včas konať.
Rizikové faktory ischemickej choroby srdca
Ischemická choroba srdca je najčastejšou príčinou úmrtia v našej populácii. Aj z toho dôvodu je potrebné venovať jej dostatok pozornosti. K hlavným rizikovým faktorom patrí spôsob životného štýlu. Nebezpečenstvo infarktu sa zvyšuje vekom. U mužov narastá po 45. roku a u žien po 55. Jestvuje genetický korelát.
Diagnostika a liečba ischemickej choroby srdca
Základom určenia diagnózy a upresnenia typu ischemickej choroby srdca je anamnéza. Lekár sa pýta, kedy začali ťažkosti, čo asi provokuje bolesť, súvis bolestí so záťažou, lapanie po dychu a ďalšie fenomény. Akútne formy ischemickej choroby srdca sú však často vecou pohotovosti, niekedy aj nezlučiteľné so životom. Keď lekár pristúpi k fyzikálnemu vyšetreniu, zaujíma sa o sfarbenie pokožky, prítomnosť potu, prejavy úzkosti. Často si pacient siaha rukou na oblasť hrudnej kosti, čo prezrádza úpornú bolesť. Túto bolesť pacienti popisujú často ako žieravú, pálivú, niekedy ju prirovnávajú k páleniu žehličky či horúcej obruči. Keďže pri infarkte myokardu je najdôležitejšia čo najrýchlejšia liečba, prispôsobuje sa diagnostický proces nutnosti podať niektoré lieky, aj infúziou. Vyhotoví sa EKG, ak je to možné aj röntgen hrudníka, poprípade koronarografické CT vyšetrenie. Základom je však elektrokardiografické vyšetrenie. Terapia ischemickej choroby srdca vychádza z toho, či je ochorenie náhle vzniknuté, alebo trvá dlhší čas. Celková liečba kardiovaskulárnych ochorení je založená aj na sledovaní hodnôt krvného tlaku a rýchlosti srdcovej akcie. Pri nastavovaní na konkrétne lieky kardiológ zohľadňuje viacero faktorov. Základným liečebným krokom je zabránenie uzáveru cievy zrazeninou. Podáva sa kyselina acetylsalicylová, ktorá je aj z dlhodobého hľadiska bezpečnou voľbou. Z iných liekov, ktoré majú antitrombotický charakter, sa zvykne podávať pacientom klopidogrel. Aj liek zabraňujúci zrážaniu krvi warfarin je pomerne rozšírený a vysokoúčinný. Nitráty rozširujú tepny, čím zlepšujú koronárny prietok krvi - do srdca a zo srdca. To uľahčuje srdcu prácu. Lieky zo skupiny ACE sa podávajú na zníženie krvného tlaku, tiež však uvoľňujú cievy. Ak lekár usúdi, že najlepším riešením konkrétnych ťažkostí bude zavedenie stentu, pacient podstúpi zákrok s názvom perkutánna transluminálna koronárna angioplastika - PTCA. Do zúženej tepny sa zavedie dlhá, tenká trubica s malým balónikom. Ten sa nafúkne, čo slúži k rozšíreniu postihnutej tepny. Následne sa implantuje na miesto sieťovina, tzv. stent. Neinvazívnou metódou je zosilnená externá kontrapulzácia, ktorá sa používa v krajných prípadoch, keď iná liečba nie je účinná. Manžety omotané okolo nôh sa jemne nafúknu vzduchom a potom sa vyfúknu.
Prevencia ischemickej choroby srdca
Pravidelná fyzická aktivita - pomáha vitalizovať orgánové systémy v tele, vrátane kardiovaskulárneho systému. Aeróbne aktivity majú sklon správne tonizovať cievy. Jednou z foriem prevencie sú aj rôzne naťahovacie cviky a dychová gymnastika. Strava - obmedzte soľ, sladené nápoje a kontrolujte si príjem kofeínu. Naopak sa snažte konzumovať stravu bohatú na nenasýtené mastné kyseliny, ovocie, zeleninu, vlákninu, olivový olej, ryby. Zákaz fajčenia - nikotín má silný stimulačný účinok na organizmus. Obmedzenie alkoholu - je vedecky podložené, že alkohol neblaho vplýva na kardiovaskulárny systém tým, že priamo ovplyvňuje cievnu pohyblivosť. Vyhýbanie sa rozčúleniu, stresu, únave - v rámci prevencie ischemickej choroby srdca je žiaduce naučiť sa tolerovať stres. Dostatočný a výdatný spánok je kľúčový. V rámci prevencie môže byť vhodná napríklad aj návšteva kúpeľov. Bylinky a voľnopredajné doplnky môžu byť doplnkovou liečbou pri chronickej forme ischemického kardiálneho ochorenia. Fungujú tiež ako prevencia. Z fytoterapie sú vhodné plody hlohu jednosemenného, zvyšujúce prietok koronárnymi cievami srdca až o 80%. Táto liečba je vhodná ako tonizácia srdcového svalu u geriatrických pacientov.
tags: #koronarograficke #vysetrenie #tehotenstvo
