Problematika potratu, najmä v prípadoch geneticky chybného vývoja plodu, je komplexná téma, ktorá si vyžaduje citlivý prístup a zohľadnenie rôznych hľadísk. Tento článok sa snaží poskytnúť ucelený pohľad na túto problematiku, od príčin potratu geneticky chybného vývoja plodu, cez právne aspekty, až po etické dilemy, ktoré s tým súvisia.
Úvod do problematiky
Umelé prerušenie tehotenstva, bežne označované ako interrupcia, je pojem, ktorý nie je priamo definovaný v slovenskom právnom systéme. Ide o citlivú tému s mnohými aspektmi, ktorá vyvoláva búrlivé diskusie v spoločnosti. Mnohí ľudia vnímajú interrupciu ako eticky sporný zásah do prirodzeného vývoja života. Diskusie o interrupciách nie sú len akousi hrou, divadlom, na ktorom sa verejnosť zabáva a na ktorom politici získavajú politické body.
Existujú dva základné druhy potratov - samovoľný potrat (abortus) a umelý medicínsky (interrupcia). Samovoľné potrácanie je charakterizováno 3 a viac ztrátami plodu. Spontánnym (samovoľným) potratom končí 25 až 40 % tehotenství. Jeden samovoľný potrat do 12. ženám, ktoré samovolný potrat prodělaly, doporučují lékaři před dalším těhotenstvím a zejména pak po otěhotnění užívat vitaminové doplňky a také zvýšený přívod kyseliny listové (Acidum folicum).
Príčiny potratu geneticky chybného vývoja plodu
Potrat (abortus) je definovaný ako predčasné vypudenie mŕtveho plodu z maternice do konca 28. týždňa tehotnosti, alebo ak má plod hmotnosť pod 1000 g. Potraty sa delia na včasné (do 12. týždňa) a neskoré (do 28. týždňa). Spontánne potraty, kde príčina môže byť v organizme matky a v plodovom vajci, a umelé (indukované) z terapeutických alebo iných príčin.
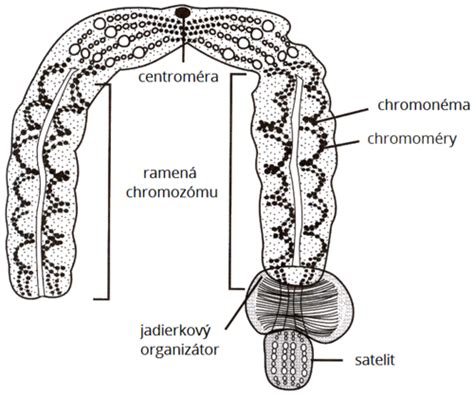
Veľkú časť potratov spôsobujú genetické chyby, teda chybný genetický materiál v plodovom vajci. Častými príčinami abnormálneho vývinu plodu sú okrem negenetických príčin (infekcie, hematologické príčiny, materské anatomické a fyziologické anomálie, environmentálne vplyvy) práve genetické príčiny. Väčšie či menšie zmeny v štruktúre chromozómu môžu viesť k narodeniu postihnutého dieťaťa, k odumretiu plodu a spontánnym potratom. Mnohokrát k nim dochádza následkom numerických zmien buď celých chromozómov, alebo ich častí. Rôzne štruktúrne aberácie chromozómov u plodu môžu vzniknúť následkom vyváženej štruktúrnej chromozómovej aberácie u jedného alebo u obidvoch rodičov. Fenotypovo bezpríznakoví rodičia sú prenášačmi týchto genetických zmien, ktoré sa v priebehu redukčného delenia môžu premeniť na nebalansovanú aberáciu u plodu.
K abortom dochádza veľakrát následkom chromozómových abnormalít plodu. Vznikajú väčšinou de novo následkom náhodných chýb. K poruchám dochádza v štruktúre alebo v počte už konkrétnych chromozómov či chromozómových úsekov autozómov alebo gonozómov. Numerické chromozómové aberácie sú odchýlky od normálneho diploidného počtu 46 chromozómov. Zmeny v počte jednotlivých chromozómov nazývame aneuploidiami a zmeny celých chromozómových súborov polyploidiami. Polyploidné embryá, najmä triploidné, odumierajú vo väčšine prípadov hneď v počiatkoch tehotenstva. Numerické aberácie vznikajú najmä nondisjunkciou v priebehu I. alebo II. meiózy. Homologické páry chromozómov sa neoddelia, vznikajú gaméty s prebytočným alebo chýbajúcim chromozómom. Predčasná segregácia sesterských chromatíd (PSSC) rovnako patrí medzi mechanizmy chybného rozdelenia chromatíd. Vznikajú bunky s nadpočetnou alebo chýbajúcou chromatídou. Aneuploidie sú najčastejšie chromozómové aberácie. Buď chýba jedna kópia chromozómu (monozómia), alebo je prítomný jeden nadpočetný chromozóm (trizómia). K chybnej segregácii dochádza vo väčšej miere pri malých chromozómoch, najčastejšie 21. chromozómu, 22. chromozómu a Y chromozómu. V prípade intrauterinných rastových a vývojových retardácií či spontánnych abortov je ich výskyt častý. V skorých štádiách tehotenstva (do 10. t. t.), v embryonálnej fáze vnútromaternicového vývoja, je výskyt týchto aberácií vyšší. Z prvotrimestrálnych spontánnych abortov je čistá línia trizómie 16. chromozómu najčastejšia (16 %). Je so životom nezlučiteľná. Plod s mozaikovou formou trizómie 16. chromozómu sa mnohokrát narodí s minimálnymi následkami a miernymi malformáciami. Detegovanými aberáciami u potratených plodov sú aj trizómie 22. a 9. chromozómu a so životom nezlučiteľné trizómie 1., 19. a 20. chromozómu.
Štruktúrne chromozómové aberácie sú výsledkom chromozómového zlomu a následného nesprávneho opätovného spojenia chromozómových segmentov či výmenou nehomologických chromozómových úsekov (porucha crossing overu). Vyskytujú sa zriedkavejšie ako numerické chromozómové aberácie. Pôvod môžu mať v gamétach, vtedy hovoríme o zárodočných aberáciách. O získaných aberáciách hovoríme, ak majú pôvod v somatických bunkách. Dochádza k strate, získaniu či presunu genetického materiálu v rámci chromozómu alebo medzi chromozómami. Rozdeľujeme ich na vyvážené (balansované), keď nedochádza k strate alebo zisku genetického materiálu, alebo nevyvážené (nebalansované), keď dochádza k zmene množstva genetického materiálu. Štruktúrne balansované (vyvážené) translokácie u rodičov môžu viesť až k opakovaným abortom. U párov s abnormálnym karyotypom sa zvyšuje pravdepodobnosť, že sa im narodí dieťa s genetickou poruchou. Frekvencia ich výskytu u potratených plodov je zhruba 4 %.
Mozaicizmus je stav, keď v organizme sú prítomné minimálne 2 bunkové línie s odlišnou chromozómovou výbavou. Vzniká genotypová a fenotypová heterogenita medzi rôznymi tkanivami. Mozaiky sa týkajú väčšinou štruktúrnych chromozómových aberácií. Čím je vyššie percento patologickej línie, tým sú klinické prejavy u nositeľa ťažšie. Placentárny mozaicizmus vzniká pri vývoji embrya. Z aneuploidných buniek vznikne placenta, kým z buniek s normálnym karyotypom vznikne plod. Fetálne a placentárne bunky majú odlišné chromozómové zastúpenie.
Príčinou potratov môžu byť aj ďalšie faktory ako poruchy uhniezdenia oplodneného vajíčka, poruchy transportu vajíčka alebo anomálie maternice. Rizikové faktory predstavujú aj infekcie matky (chlamýdie, ureaplazma, mykoplazmy, vírus rubeoly, cytomegalovírus a HPV vírus). Príčinou potratov môžu byť aj niektoré endokrinologické, imunologické, metabolické a hematologické ochorenia.
Missed Abort v 9. týždni po IVF
V prípade missed abort (zamlčaný potrat) v 9. týždni po IVF (In Vitro Fertilization), je dôležité zistiť príčinu. Hoci ťažká hypereméza (nadmerné zvracanie) môže ovplyvniť vývoj plodu, zvyčajne je príčinou hematologická alebo genetická predispozícia. Doporučuje sa hematologické vyšetrenie na vylúčenie vrodene získanej zvýšenej náchylnosti na zrážanie krvi a genetické vyšetrenie oboch partnerov. U partnera je možné vyšetriť aj spermie dôkladnejšie.
Missed abortion alebo zamĺknutý potrat je jednou z foriem spontánneho potratu. Rozdiel oproti bežnému potratu je v tom, že sa u ženy neprejavuje krvácaním a bolesťami podbruška, teda príznakmi vypudzovania potrateného embrya z maternice. Príčin môže byť niekoľko. Zo strany matky (napríklad hormonálne príčiny, malformácie maternice, zápaly, imunologické faktory, poranenia maternice a podobne) a tiež zo strany embrya. Tie sú z hľadiska zamĺknutého potratu významnejšie. Ide najčastejšie o abnormality v genetickej výbave.
Príznaky potratu
Včasný potrat sa prejavuje bolesťami v podbrušku, v krížoch a krvácaním. Neskorý potrat začína často kontrakciami, krvácaním z rodidiel, odtokom plodovej vody a vypudením plodu a plodových obalov.
Bolesti v podbrušku a panvovej oblasti: varovným príznakom je, ak sa ku krvácaniu či špineniu pridajú kŕčovité bolesti v panvovej oblasti. Ak sa u vás takéto príznaky objavia, neprodleně vyhledejte lekára!
Diagnostika a následná liečba
Diagnostika zahŕňa gynekologické vyšetrenie, sonografiu, stanovenie hormonálnych hladín (HCG v moči, sére a stanovenie sérového progesterónu).
V prevencii a liečbe hroziaceho potratu je dôležitý pokoj na lôžku.
V prípade zamĺknutého potratu, ak už nie je možné potratu zabrániť a je potrebné (najmä pri prebiehajúcom potrate, eventuálne zistenom odumretom, nevyvíjajúcom sa tehotenstve) vykonať revíziu dutiny maternice. Ide o operačný výkon, pri ktorom dochádza k zámernému prerušeniu tehotenstva. Ak nie je umelé prerušenie tehotenstva zdravotne indikované a žena sa pre neho rozhodne sama, z vlastnej vôle, nie je tento zákrok hradený poisťovňou!
Hospitalizácia je pri diagnóze zamĺknutého potratu nevyhnutná. Hrozí totiž riziko rozvoja rôznych komplikácií, ktoré by mohli spôsobiť okrem iného aj následky komplikujúce následnú tehotnosť. Pri potvrdení diagnózy zamĺknutého potratu je nutné indikovať a previesť inštrumentálnu revíziu dutiny maternice. Jedná sa o odstránenie materiálu z dutiny maternice v celkovej anestézii pacientky. Tento výkon je najúčinnejšou prevenciou komplikácií spontánneho, zamĺknutého potratu. Zabezpečí sa ním aj dokonalá regenerácia sliznice maternice a príprava na možnú ďalšiu tehotnosť. Materiál dutiny maternice (embryo a ostatné štruktúry) sa histologicky vyšetrujú, aby sa vylúčili menej časté a závažnejšie príčiny zastavenia vývinu tehotnosti.
Právna úprava interrupcií na Slovensku
Právnym základom pre umelé prerušenie tehotenstva je zákon č. 73/1986 Zb. o umelom prerušení tehotenstva v platnom znení a Vyhláška Ministerstva zdravotníctva SSR č. 74/1986 Zb., ktorou sa vykonáva zákon Slovenskej národnej rady č. 73/1986 Zb. o umelom prerušení tehotenstva v platnom znení.
Súčasný zákon dovoľuje usmrtiť dieťa do 12. týždňa tehotenstva zo zdravotných dôvodov, ale aj na žiadosť ženy, pričom žena nemusí uviesť žiaden dôvod. Zrušili sa tiež interrupčné komisie. Žene sa umelo preruší tehotenstvo, ak o to písomne požiada, ak tehotenstvo nepresahuje 12 týždňov a ak tomu nebránia jej zdravotné dôvody.
Žene možno umelo prerušiť tehotenstvo zo zdravotných dôvodov s jej súhlasom alebo na jej podnet, ak je ohrozený jej život alebo zdravie alebo zdravý vývoj plodu alebo ak ide o geneticky chybný vývoj plodu.
Interrupcie z dôvodu genetického postihnutia
Vyhláška č. 74/1986 umožňovala usmrtiť geneticky postihnuté dieťa až do 24. týždňa, toto ustanovenie však bolo zrušené nálezom Ústavného súdu SR PL. ÚS 12/01-297 zo dňa 4. decembra 2007. Po rozhodnutí sa objavili viaceré názory na otázku, dokedy je možné robiť potraty z dôvodu genetického postihnutia. V zmysle vyhlášky je touto hranicou 12. týždeň, keďže potrat z genetického dôvodu sa okrem iných taktiež považuje za potrat zo zdravotného dôvodu, pre ktorý je stanovená hranica 12. týždňa.
V praxi sa však potraty z genetických dôvodov aj naďalej robia až do 24. týždňa, ak ide o genetický chybný vývoj plodu (napríklad: Downov syndróm). Podľa Vyhlášky je možné v tomto prípade vykonať interrupciu do 24 týždňov trvania tehotenstva.
Zo zdravotných dôvodov možno umelo prerušiť tehotenstvo najneskôr do dvanásť týždňov jeho trvania.
Ústavný súd v prípade interrupcií dal po šiestich rokoch jasnú odpoveď len na jednu otázku. Umelo prerušiť tehotenstvo bude aj naďalej možné bez udania dôvodu do 12. týždňa. Kým ústavnosť interrupčného zákona umožňujúca ísť žene na potrat bez udania dôvodu do 12. týždňa tehotenstva sudcovia odobrili, vyhlášku upravujúcu potraty do 24. týždňa v prípade ohrozenia ženy či genetického poškodenia plodu označili za protiústavnú. Právnici ani odborníci sa teraz nevedia dohodnúť, čo v prípade potratov pri poškodení plodu či ohrozenia matky po treťom mesiaci. „V teoretickej rovine teraz možno interrupciu z genetických alebo zdravotných dôvodov vykonať prakticky až do narodenia dieťaťa. Národná rada alebo skupina poslancov teda musí prísť s návrhom novely interrupčného zákona, ktorá to upraví. Lekár Michal Kliment však upozorňuje, že prenatálnu diagnostiku, teda vyšetrenie plodu, možno urobiť až od 16. týždňa. Skôr totiž takmer nie je možné zistiť poškodenie plodu. „Práve preto je zákonom umožnená diagnostika plodu do 24. týždňa,“ dodal. Oľga Pietruchová zo Spoločnosti pre plánované rodičovstvo je však presvedčená, že stále platný interrupčný zákon neohraničuje, dokedy je možné umelo prerušiť tehotenstvo v prípade ohrozenia matky alebo genetického poškodenia plodu. „Priznám sa, že nemám na to vyhranený názor, ale vychádza mi, že interrupcia by mala byť možná v prípade poškodenia aj po treťom mesiaci,“ uviedol ústavný právnik Radoslav Procházka. Na ťahu je podľa neho ministerstvo zdravotníctva, ktoré by malo zákon novelizovať. Interrupčný zákon, podľa ktorého je možné umelo prerušiť tehotenstvo bez udania dôvodu do 12. týždňa, platí od roku 1986. Zákon síce hovorí aj o prípade, že je ohrozený život ženy alebo zdravý vývoj plodu, prípadne sa pri plode zistí genetické poškodenie. Pri tomto paragrafe však chýbala hranica, dokedy je možné interrupciu urobiť. V roku 2001 poslanci KDH podali na Ústavný súd podnet na preskúmanie ústavnosti interrupčnej legislatívy. V roku 2003 poslanci schválili novelu zákona, prezident ju však vrátil. Ako uviedla agentúra SITA, parlament sa k tejto novele už nebude môcť vrátiť, bude musieť prerokovať a schváliť novú právnu úpravu.

Súhlas s interrupciou
V žiadnom prípade nemožno vykonať interrupciu bez súhlasu ženy. Ak ide o ženu, ktorá je vo veku od 16 do 18 rokov života, súhlas rodiča sa nevyžaduje. Ak je žena mladšia ako 16 rokov, na vykonanie interrupcie je potrebný súhlas jej zákonného zástupcu.
Z uvedeného teda vyplýva, že v žiadnom prípade nemožno vykonať interrupciu bez súhlasu ženy. Zároveň nie je možné rozšíriť okruh prípadov, pre ktoré je možné interrupciu vykonať.
Žena písomne požiada o umelé prerušenie tehotenstva ženského lekára zdravotníckeho zariadenia príslušného podľa miesta jej trvalého pobytu alebo miesta pracoviska alebo školy. Lekár je povinný poučiť ženu o možných zdravotných dôsledkoch umelého prerušenia tehotenstva aj o spôsoboch používania antikoncepčných metód a prostriedkov. Ak lekár nezistí podmienky pre umelé prerušenie tehotenstva (§ 4 a 5), môže žena do troch dní písomne požiadať o preskúmanie jeho záveru riaditeľa zdravotníckeho zariadenia, ktorý túto žiadosť preskúma najneskôr do dvoch dní od jej doručenia. Na preskúmanie žiadosti si riaditeľ zdravotníckeho zariadenia prizve dvoch ďalších lekárov z odboru gynekológie a pôrodníctva, prípadne aj lekára z iného odboru.
Ústavný pohľad
Ústava Slovenskej Republiky hovorí nasledovné:
- Článok 15 (1) Každý má právo na život. Ľudský život je hodný ochrany už pred narodením.
- Článok 15 (2) Nikto nesmie byť pozbavený života.
- Článok 12 (1) Základné práva a slobody sú neodňateľné, nescudziteľné, nepremlčateľné a nezrušiteľné.
- Článok 12 (2) Základné práva a slobody sa zaručujú na území Slovenskej republiky všetkým bez ohľadu na pohlavie, rasu, farbu pleti, vieru a náboženstvo, politické či iné zmýšľanie, národný alebo sociálny pôvod, príslušnosť k národnosti alebo etnickej skupine, majetok, rod alebo iné postavenie.
Etické aspekty interrupcií
Otázka interrupcie je úzko spojená s etickými dilemami. Jednou z kľúčových otázok je, kedy sa embryo stáva osobou. Katolícka cirkev zastáva názor, že ľudský život treba absolútne rešpektovať a chrániť už od chvíle počatia. Cirkev už od prvého storočia učila, že každý vyvolaný potrat je morálne zlo. Toto učenie sa nezmenilo.
Avšak, existujú aj iné názory. Niektorí argumentujú, že počas prvých dvoch týždňov embryo prechádza vývinom, ktorý život ľudskej osoby príliš nepripomína. Embryám nedávame mená, nevystavujeme im rodné listy a ak žena prirodzene potratí, rodina embryu neusporiada pohreb.
Kedy začať chrániť plod?
Ak odmietneme tézu, že oplodnené vajíčko je osobou, stojíme pred ťažkým rébusom: odkedy by mali embryo či plod požívať zákonnú ochranu pred interrupciou? Určenie hranice, odkedy má byť plod chránený pred interrupciou, je ľudským, čiže spoločenským a politickým rozhodnutím. Nie je preto prekvapujúce, že sa táto hranica štát od štátu líši.
Existuje určitá hranica, od ktorej je plod schopný samostatnej existencie. Túto hranicu označujeme termínom viabilita. Avšak koncept samostatnej existencie plodu je veľmi problematický. Nie je jasné, čo sa myslí pod samostatnou existenciou. Znamená to, že plod je schopný prežiť bez asistencie lekárov, alebo že prežije s ich pomocou?
Ďalšou fázou vývoja plodu, ktorú má zmysel brať do úvahy pri hľadaní hranice, za ktorou už interrupcia nie je prípustná, je začiatok vedomého života plodu. Z medicínskeho hľadiska je ľudské bytie zásadne spojené s funkciami mozgu. Prvá aktivita v mozgu plodu vzniká okolo ôsmeho týždňa tehotenstva, sofistikovanejšia mozgová aktivita, ktorú je možné považovať za vznik vedomia, sa objavuje okolo trinásteho týždňa tehotenstva.
Interrupcia ako odmietnutie pomoci
Časť morálnych filozofov argumentuje, že ak chceme interrupciu porovnávať s nejakým iným činom, nemala by to byť vražda, ale odmietnutie poskytnúť pomoc. Embryo či plod totiž v raných štádiách svojho vývoja bez matkinho tela, jej výživy, kyslíka a tepla jednoducho nemôže prežiť.
Pohľady na interrupcie
Konzervatívny pohľad
Podľa konzervatívcov má dieťa, ktoré matka nosí pod srdcom, síce z jej tela, ale už to predsa nie je ona. Nie je to nádor, ktorý treba vyrezať. Ak chce niekto rozhodovať o svojom tele, prosím, ale nemal by rozhodovať o druhých, ktorým dáva a sprostredkuje život.
Liberálny pohľad
Dieťa má právo narodiť sa chcené a milované a žena má právo slobodne sa rozhodnúť s kým, kedy a ako privedie na svet svoje dieťa. Podľa platnej legislatívy je tehotenstvo zásahom do integrity ženy a prípadný otec nemá žiadne právo v spolurozhodovaní.
Etika potratov
Prenatálna diagnostika a jej význam
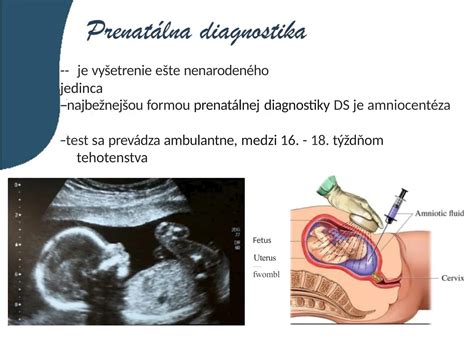
Prenatálna diagnostika je súbor vyšetrovacích metód, ktoré slúžia na skoré odhalenie vývojových a chromozómových porúch plodu. Neinvazívne metódy zaraďujeme medzi vyšetrenia bez inštrumentačného zásahu do tela maternice. Neinvazívny genetický test (NIPT - non-invasive prenatal test) skúma voľnú fetálnu DNA (cfDNA - cell-free DNA) pochádzajúcu z krvi matky bez nutnosti odberu plodovej vody. O invazívnom genetickom testovaní hovoríme, ak sa vykonáva zásah do maternice pre zabezpečenie odberu vzorky. Odoberá sa plodová voda v priebehu 2. trimestra (od 16. t. t.), alebo choriónové klky v skorších týždňoch (10. - 13. t. t.) tehotenstva. Zaraďujú sa medzi diagnostické metódy. Indikuje ich lekár genetik po genetickej konzultácii na základe presne určených kritérií.
Metodiky využívané v genetickej diagnostike sa delia na celogenómové a chromozómovo špecifické. Medzi celogenómové patrí konvenčná cytogenetika, array-komparatívna genómová hybridizácia (array-CGH) a sekvenovanie novej generácie (NGS). Medzi chromozómovo špecifické techniky patrí fluorescenčná in situ hybridizácia (FISH) a kvantitatívna fluorescenčná PCR (QF-PCR). Ich kombinácia je najrozumnejšia voľba pre dosiahnutie najpresnejšieho výsledku.
Správny odber vzorky (vzorka samotného plodu) je dôležitý. V prípade potratov v skorých štádiách je toto skoro nemožné, úplné oddelenie vzorky plodu od ostatného tkaniva je náročné. V prípade zamlčaného potratu je vhodný odber choriónových klkov (CVS). Materiál sa ďalej spracováva podľa vyšetrovacej metodiky. Cytogenetické vyšetrenie karyotypu konvenčnou cytogenetikou (karyotypovanie) vyžaduje kultiváciu vzorky tkaniva. Základnou metódou je cytogenetické karyotypovanie. Metodika je založená na G-pruhovaní, pomocou ktorého sa zviditeľnia metafázické chromozómy aj ich väčšie prestavby. Rozlišovacia schopnosť štandardnej cytogenetickej metódy je 5-10 Mb. Deteguje balansované aj nebalansované prestavby chromozómov, a to aj v mozaikovej forme.
Spontánne potraty patria medzi časté a závažné tehotenské komplikácie. Uvádza sa, že len 30 % z celkového počtu splodených plodov sa dožije pôrodu. Hlavne v prípade včasných potratov sú ich príčinami rôzne genetické chromozómové aberácie. Práve prenatálna genetická diagnostika, či už invazívna, alebo neinvazívna, slúži na skoré odhalenie týchto aberácií. Genetická diagnostika vzorky potrateného plodu je potrebná z pohľadu manažmentu ďalších tehotenstiev.
Ak ste dostali pozitívnu diagnózu, váš poskytovateľ zdravotnej starostlivosti môže spomenúť interrupciu ako možnosť. Vo väčšine prípadov budete mať niekoľko týždňov, kým sa budete musieť rozhodnúť. Zaujíma vás, dokedy môžete podstúpiť plánované prerušenie tehotenstva pre chyby plodu? Pred rozhodnutím, či ukončiť tehotenstvo, vyhľadajte druhý názor genetického poradcu, vývojového pediatra alebo vysoko rizikového pôrodníka. Aká je percentuálna miera falošne pozitívnych výsledkov? Je možné ďalšie testovanie? Ako by vyzeral život s týmto postihnutím? Aké zdroje sú k dispozícii? Hľadanie odpovedí je kľúčom k rozhodnutiu, ktoré vás zbaví výčitiek. Prenatálne vyšetrenia sa bežne ponúkajú medzi 11. a 14. týždňom. Anatomické ultrazvukové vyšetrenie sa vykonáva okolo 20. týždňa. Preto sa väčšina defektov plodu diagnostikuje po prvom trimestri. Hraničné obmedzenia, ktoré sa vzťahujú na zdravé dieťa, sa v prípade abnormality plodu často rozširujú. To môže zmierniť tlak vyplývajúci z nutnosti rýchleho rozhodnutia.
Červená vlajka počas skríningu alebo diagnóza chromozomálnej anomálie by vám prevrátila svet naruby. Pocity, ktoré máte, sú istým druhom smútku - za snami a plánmi, ktoré ste mali pre budúcnosť svojho dieťaťa. Život môže byť iný, ako ste si predstavovali. Je normálne reagovať šokom, smútkom, hnevom, úzkosťou alebo pocitom viny. Alebo sa možno cítite úplne otupení. Každý pocit je správny. Je prirodzené, že si želáte, aby vaše dieťa bolo zdravé. To dokazuje, že vám na ňom záleží! Okrem celej škály emócií sa vám pravdepodobne v hlave preháňa množstvo otázok. Možno vám pomôže, keď si ich napíšete. Zvážte rozhovor s niekým, kto prešiel touto cestou pred vami. Možno vám dovolia nahliadnuť do svojho každodenného života. Okrem toho by ste sa mohli dozvedieť viac o možnostiach podpory. Pomôže vám to získať lepšiu predstavu o tom, čo môžete očakávať - bez tlaku na výber konkrétnej cesty.
tags: #potrat #geneticky #chybny #vyvoj #plodu
