Pôrod je pre matku i dieťa náročný, no zároveň krásny okamih. Je vyvrcholením deväťmesačného vývinu bábätka v matkinom lone. Novorodenec prechádza z prostredia vodného, pokojného a bezpečného do prostredia vzdušného, svetlého, plného stimulov a s nestabilnou teplotou. Na túto zmenu využíva adaptačné mechanizmy, ktoré sú pre toto obdobie typické a súhrnne sa nazývajú postnatálna adaptácia novorodenca.
Krvný obeh plodu počas vnútromaternicového vývoja
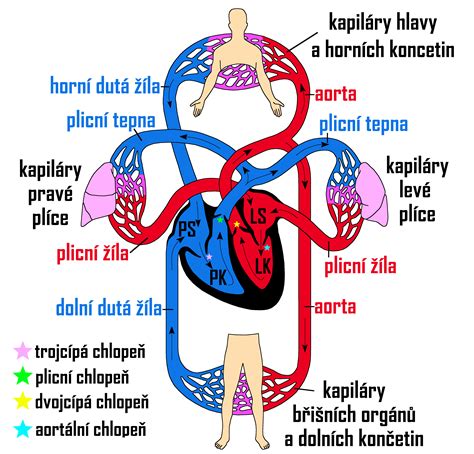
Počas vnútromaternicového vývoja sú pľúca plodu vyplnené tekutinou a výmenu krvných plynov zabezpečuje placenta. Krv, ktorá prechádza pupočníkom, odoberá kyslík z krvi matky prostredníctvom placenty. Potom cirkuluje srdcom, hlavou a telom plodu a počas tejto cesty sa odkysličuje. Aby načerpala kyslík, vracia sa cez srdce opäť do placenty, pričom pľúca obchádza. Krv plodu, prúdiaca z placenty a do placenty vstrebáva z matkinho krvného obehu užitočné látky a odpadové látky do neho vylučuje. Klky, maličké výrastky zväčšujú povrch placenty, čím umožňujú dostatočnú výmenu látok.
Prvý nádych a zmeny v krvnom obehu po pôrode
Pre prvý nádych má veľký význam prechod plodu cez pôrodné cesty, kedy sa stlačením hrudníka eliminuje časť pľúcnej tekutiny. Následne po pôrode dochádza k expanzii pľúc a plaču dieťatka. Tekutina z pľúc sa odstraňuje aj inými mechanizmami ako len prechodom cez pôrodné cesty. Deje sa tak napríklad po dotepaní a podviazaní pupočníka. Vtedy stúpa u novorodenca systémový cievny odpor a krvný tlak, klesá cievny odpor v pľúcach a v priebehu minút až hodín sa mení krvný obeh z fetálneho na dospelý typ. Uzatvárajú sa tzv. fetálne skraty na srdci - foramen ovale a arteriálny duktus.
Asi u desiatich percent novorodencov popôrodná adaptácia neprebieha úplne normálne a na to, aby začali dýchať, potrebujú určitý stupeň asistencie alebo pomoci. Na posúdenie potreby resuscitácie po pôrode sa používa skórovací systém, tzv. Apgar skóre.
Apgar skóre - hodnotenie stavu novorodenca po pôrode
Do praxe bol zavedený v roku 1953 a odvtedy je medzinárodne uznávaný a používaný. Dáva nám obraz o tom, ako dieťa zvládlo pôrod a ako sa bezprostredne po pôrode prispôsobilo novým podmienkam života mimo maternice. Stav novorodenca sa vyhodnocuje v prvej, piatej a desiatej minúte. Stav novorodenca v bezprostredných minútach po pôrode hodnotí väčšinou detský lekár/neonatológ alebo sestra, ktorá je pri pôrode prítomná. 80 až 90 percent novorodencov dosahuje v 5. a 10. minúte Apgarovej skóre 7 až 10 bodov, čo zodpovedá zdravému novorodencovi, ktorý sa po pôrode dobre adaptuje. Apgar skóre 4 až 6 bodov znamená, že novorodenec má s popôrodnou adaptáciou určité ťažkosti, ktoré sú väčšinou prechodného charakteru a vyžaduje zvýšený popôrodný dohľad a pozornosť.
V prípade, ak je Apgarovej skóre v prvej minúte nižšie (1 až 6 bodov), prítomný zdravotnícky personál musí zasiahnuť a poskytnúť novorodencovi adekvátnu pomoc a intervenciu. Či už odsatie dýchacích ciest, dotykovú stimuláciu alebo dychovú či cirkulačnú podporu. Ak v následných minútach skóre stúpa a dosahuje 7 až 10 bodov, je to prognosticky dobrý ukazovateľ. Nízke Apgarovej skóre (menej ako 6 bodov) po 5. minúte sa nazýva aj termínom pôrodná asfyxia.
V niektorých prípadoch vieme ešte pred pôrodom predvídať, ktorí novorodenci môžu mať s popôrodnou adaptáciou problém a budú potrebovať našu pomoc a asistenciu. Apgarovej skóre je len jedno z vyšetrení, ktoré nám hovorí o stave dieťatka po narodení. K posúdeniu jeho popôrodnej kondície napomáhajú aj laboratórne vyšetrenia, konkrétne ide o vyšetrenie krvných plynov z pupočníkovej krvi. Toto pomocné vyšetrenie nám napovie o zásobení tkanív kyslíkom a o prípadnom nedostatočnom okysličení.
Na základe hodnotenia Apgarovej skóre, prvého vyšetrenia novorodenca a laboratórnych vyšetrení, vie detský lekár posúdiť, ktorí novorodenci môžu ostať pri svojich mamičkách na úseku bežnej starostlivosti.
Pôrodná asfyxia a jej dôsledky
Stav, keď novorodenec pred alebo počas pôrodu trpí nedostatkom kyslíka a s tým súvisiacim nedostatočným okysličení/nedokrvením orgánov, sa odborne nazýva termínom pôrodná asfyxia. V niektorých prípadoch dokážeme predvídať problémy s adaptáciou novorodenca. Asfyktický (pridusený) novorodenec po pôrode nedýcha alebo dýcha lapavo, má zníženú akciu srdca pod 100 úderov za minútu, modrú alebo bielu farbu kože, je chabý, so slabou spontánnou reakciou na podnety a pohybovou aktivitou. Apgarovej skóre je menej ako 5 v 5. a 10. minúte. Nedostatočné okysličenie a nedokrvenie tkanív vplyvom asfyxie ovplyvňuje takmer všetky orgány tela:
Mozog
Postihnutie mozgu v dôsledku pôrodnej asfyxie sa odborne nazýva termínom hypoxicko-ischemická encefalopatia. Mozog je najzraniteľnejším orgánom v dôsledku nedostatku kyslíka. Rozlišujeme tri stupne postihnutia:
- I. stupeň (ľahká forma): príznaky z postihnutia centrálnej nervovej sústavy sú mierne, väčšinou prechodného charakteru a odznievajú do 24 až 48 hodín.
- II. stupeň (stredne závažná forma): príznaky sa objavujú krátko po narodení, patrí k nim letargia, znížené svalové napätie, oslabenie alebo absencia novorodeneckých reflexov, môžu sa objaviť aj kŕče.
- III. stupeň (závažná forma): prejavuje sa poruchou vedomia, neprítomnosťou novorodeneckých reflexov, väčšina novorodencov je v kritickom stave.
Žalúdok a črevá
Netolerancia stravy, znížená činnosť/paralýza čriev, zápalové ochorenie čreva.
Štandardom liečby stredne závažnej a závažnej formy pôrodnej asfyxie sa v ostatných rokoch stala terapeutická hypotermia (liečebné chladenie). Jej účinnosť bola preukázaná v mnohých klinických štúdiách. Hypotermia znižuje metabolizmus mozgu, a tým mieru neurologického postihnutia a pôsobí na mozog neuroprotektívne. Podmienkou je, aby bol novorodenec narodený minimálne v 36. týždni tehotenstva a má pretrvávajúce nízke Apgar skóre v 10. minúte. Riadená hypotermia sa vykonáva v špecializovaných centrách, ktoré majú skúsenosti s touto formou liečby. Podmienkou je, aby bol novorodenec do centra transportovaný včas, nakoľko liečba hypotermiou by mala byť zahájená do 6 hodín. Na chladenie slúži špeciálny prístroj, pomocou ktorého sa teplota tela udržiava na 33,5°C po dobu 72 hodín a následne sa pomaly ohrieva.
V prevencii hrá dôležitú úlohu dôsledné sledovanie matky a plodu počas tehotenstva aj samotného pôrodu, vyhľadávanie rizikových tehotenstiev. V prípade, ak sa objavia prejavy nedostatku kyslíka u plodu, či už akútne alebo chronické, je potrebné včas prijať opatrenia a indikovať ukončenie tehotenstva cisárskym rezom.
Dr. Jeffrey Kaiser vysvetľuje ochladzovanie celého tela v Texaskom detskom novorodeneckom centre
Hemolytická choroba novorodencov
Hemolytická choroba novorodencov je krvné ochorenie plodu alebo novorodenca. Vzniká, keď matka a jej nenarodené dieťa majú rôzne krvné skupiny. V niektorých prípadoch ide o život ohrozujúce ochorenie. Hemolýza je odborný názov pre rozpad červených krviniek.
Krvný systém má mnoho delení. Najdôležitejšími klasifikáciami pre popísanie krvných skupín sú AB0 systém a Rh faktor. Hemolytická choroba novorodencov vzniká najčastejšie v týchto systémoch: AB0 inkompatibilita (nezhoda), Rh inkompatibilita. AB0 inkompatibilita zvyčajne nie je veľmi závažná a vyskytuje sa najčastejšie.
Príčiny hemolytickej choroby novorodencov
Príčinou ochorenia je prítomnosť určitého znaku na červených krvinkách plodu. Tento znak je zodpovedný za jednotlivé krvné skupiny. Matke tento znak chýba. Plod zdedí daný znak po otcovi. To znamená, že organizmus matky pri zmiešaní vníma krv plodu ako niečo cudzie. Matka produkuje preto protilátky, ktoré napádajú červené krvinky dieťaťa. Krv matky a plodu sa za bežných okolností nemieša, placenta tvorí bariéru medzi nimi.
K zmiešaniu krvi najčastejšie dôjde pri pôrode, vtedy sa vytvoria protilátky. Vzniknuté protilátky ostávajú v krvnom obehu matky aj po pôrode. Pri ďalšom tehotenstve tieto protilátky majú schopnosť prejsť placentou do krvného obehu plodu a spôsobiť rozpad červených krviniek. Preto je ohrozený plod v druhom tehotenstve.
Prejavy hemolytickej choroby novorodencov
Pri rozpade červených krviniek plod trpí nedostatkom kyslíka. Závažnosť ochorenia závisí od množstva protilátok, ktoré prejde cez placentu. Medzi prejavy patria:
- Žltačka po narodení - trvá dlhšie ako novorodenecká žltačka.
- Novorodenecká málokrvnosť (anémia).
- Ťažká novorodenecká žltačka, ktorá sa vyvíja už počas vnútromaternicového vývinu plodu. V tele plodu je nadbytok žlčového farbiva, ktoré pochádza z rozpadnutých červených krviniek. Farbivo sa môže uložiť do mozgu. Vtedy sa narodí dieťa s psychickými a mozgovými poruchami.
- Opuch celého plodu - dieťa sa narodí bledé, opuchnuté, zvyčajne odumiera už v maternici.
Liečba hemolytickej choroby novorodencov
Liečba patrí do rúk neonatológov a pediatrov. Používajú sa nasledujúce metódy:
- Fototerapia - žlčové farbivá sa odbúrajú pomocou UV svetla, a následne sa vylúčia obličkami.
- Transfúzia červených krviniek - indikuje sa v ťažších prípadoch. Výmenná transfúzia sa robí cez pupočníkovú žilu, kedy sa odstráni chorá krv a podá sa transfúzia.
Rh inkompatibilita
Najčastejším klinickým problémom je tzv. Rh inkompatibilita. Dochádza k nej vtedy, ak matka je Rh negatívna (t.j. na svojich erytrocytoch nemá Rh antigén) a dieťa je Rh pozitívne. Priebeh prvého takéhoto tehotenstva je zväčša bezproblémový. Ak sa však dostane malé množstvo erytrocytov takéhoto plodu do tela matky (pri predčasnom odlučovaní placenty, pri kyretáži a potrate, ale aj napr. pri diagnostických výkonoch ako amniocentéza, kordocentéza, odber choriových klkov) vyvolá sa tvorba protilátok (matka vytvorí protilátku anti-D) a môže dôjsť k hemolýze - rozpadu erytrocytov u dieťaťa. Na vyvolanie tvorby protilátok stačí 0,1 ml erytrocytov plodu. Pri takejto Rh inkompatibilite sa zvyšuje pravdepodobnosť protilátkovej odpovede v každej nasledujúcej gravidite.
Aby lekári zabránili vzniku hemolytickej choroby novorodencov, podajú matke anti-D imunoglobulín, ktorý má za úlohu vychytávať anti-D protilátky vytvorené v tele matky. Deje sa tak v 28. týždni alebo dvakrát, v 28. a 34. týždni tehotenstva. Rh negatívne mamičky dostávajú anti-D imunoglobulín okamžite po pôrode. Táto látka v podstate vyčistí matkinu krv od D-antigénu z erytrocytov dieťaťa, ktoré zostali matke v krvnom obehu.
AB0 inkompatibilita
V zriedkavých prípadoch sa môže vyskytnúť aj nesúlad krvných skupín rodičov. Môže vzniknúť u matiek, ktoré majú krvnú skupinu 0 a ich plod nesie na svojich erytrocytoch antigény A alebo B. Tieto antigény sú však v počiatočných fázach slabo vyvinuté, a preto nemajú veľkú silu, aby podnietili tvorbu protilátok. Dobrá správa je, že každá tehotná žena by mala absolvovať klinické vyšetrenie, či sa v jej tele nevytvorili protilátky už pred graviditou.
Krvné skupiny a dedičnosť
Základné telesné charakteristiky a dispozície dieťaťa sú určené už vo chvíli počatia. Krvné elementy - čiže krvinky (biele, červené, krvné doštičky) majú na svojom povrchu zložité molekuly, tzv. antigény. Na základe štruktúry jednotlivých antigénov rozoznávame jednotlivé krvné skupiny. To, akú máme krvnú skupinu, je dané našimi rodičmi. Jeden gén krvnej skupiny dostaneme od otca a jeden gén od matky.
| Krvná skupina rodičov | Možná krvná skupina dieťaťa |
|---|---|
| 0-0 | 0 |
| A-0 | A, 0 |
| B-0 | B, 0 |
| AB-0 | A, B |
| A-A | A, 0 |
| B-B | B, 0 |
| A-B | A, B, AB, 0 |
| A-AB | A, B, AB |
| B-AB | A, B, AB |
| AB-AB | A, B, AB |
| Rh rodičov | Rh dieťaťa |
|---|---|
| +/- | +/+ |
| +/+ | +/+ |
| -/- | -/- |
Keď sa krvinka dostane do cudzieho organizmu, jej jednotlivé antigény majú schopnosť vyvolať v tele tvorbu protilátky, ktorej cieľom je odstrániť túto cudziu krvinku. Plod v tele matky má v sebe polovicu génov od svojej matky a polovicu od svojho otca. Táto druhá - otcovská polovica je pre matku vlastne cudzia. A tento cudzí materiál v tele matky môže niekedy vyvolať aj problém.
Plod v maternici má svoj vlastný krvný obeh, takže krvinky plodu neprichádzajú do priameho styku s krvinkami matky. Aj pri normálnom fyziologickom pôrode, pri poruchách placenty (predčasné odlučovanie placenty v tehotenstve), pri kyretáži alebo potrate sa môže malé množstvo krvi plodu dostať do tela matky. Antigény na krvinkách plodu zdedené od otca, a teda pre matku cudzie, v tomto prípade vyvolajú v tele matky tvorbu protilátok. Tieto protilátky sú schopné prejsť cez placentu do krvného obehu plodu a spôsobiť rozpad krviniek (hemolýzu krviniek plodu).
Dieťatko tak trpí málokrvnosťou a jeho prežitie závisí najmä od toho, koľko protilátok sa mu dostalo do obehu.
Krvné skupiny a ich význam
Naša krv pozostáva z rôznych druhov buniek, ktoré plávajú v žltkastej tekutine nazývanej krvná plazma. Pod pojmom krvná skupina rozumieme všetky geneticky určené vlastnosti červenej krvinky, ktoré sú dané prítomnosťou špecifických antigénov. Za objavom krvných skupín stál viedenský lekár Karl Landsteiner. V súčasnosti existuje viac než 30 systémov kategorizácie krvných skupín. V praxi sa však väčšina z nás stretáva s dvomi najpoužívanejšími. Ostatné systémy sú významné najmä v špecializovaných odboroch.
Systém AB0
Systém skupín AB0 rozlišuje štyri hlavné krvné skupiny: A, B, AB, 0. To, do ktorej skupiny patríte, závisí od antigénov A a B a protilátok vo vašej krvi. V systéme AB0 hovoríme o prirodzených protilátkach (aglutiníny) a krvných antigénoch (aglutinogény). Pri narodení je ich množstvo prakticky nulové a vytvárajú sa až v priebehu prvého roka. Krvné antigény rozpoznávajú akékoľvek „cudzie“ antigény a „hovoria“ nášmu imunitnému systému, aby ich zničil. Prirodzené protilátky sa označujú podľa toho antigénu, proti ktorému sa tvoria. U nositeľa skupiny 0 sa v krvnej plazme nachádzajú prirodzené protilátky anti-A aj anti-B.
Systém Rh
Systém Rh predstavuje zložitý antigénový systém. Pozostáva zo šiestich základných antigénov, ktoré sa označujú ako C, D, E, c, d, e. Podľa spôsobu dedičnosti týchto faktorov sa u každého vyskytuje jedna z ôsmich trojíc antigénov. U Rh pozitívnych osôb ide o antigény CDe, cDE, CDE alebo cDe. Pri Rh negatívnych osobách ide o antigény Cde, cde, cdE, CdE. Najvýraznejšími antigénovými vlastnosťami sa vyznačuje antigén D, ktorý má aj najväčší klinický význam. Osoby, ktoré majú v membráne erytrocytov antigén D, sa označujú ako Rh pozitívne (Rh+). Rh protilátky sa tvoria iba tým, ktorí majú skupinu Rh-, a aj to len vtedy, ak sa stretnú s Rh+ pozitívnymi krvinkami.
Rh faktor a tehotenstvo
Skratka Rh označuje Rh faktor - antigén, ktorý sa nachádza na červených krvinkách. Konkrétne pod týmto názvom rozumieme stav, keď erytrocyty matky tento antigén na svojom povrchu nemajú (sú Rh negatívne), otec dieťaťa a potenciálne aj dieťa tento antigén na povrchu červených krviniek majú - sú Rh pozitívni. Keďže organizmus matky tento antigén nepozná, imunitný systém ho rozoznáva ako niečo cudzie a po vzájomnom stretnutí začína proti nemu produkovať protilátky. Počas tehotenstva sa za normálnych okolností nemieša krv matky a dieťaťa. Malé množstvo krvi dieťaťa však môže prísť do styku s matkinou krvou. Akonáhle je matkin organizmus vystavený Rh+ pozitívnym krvinkám, začne tvoriť anti-D protilátky. Vytvorené protilátky nie sú problémom počas prvého tehotenstva. Ak je ďalšie dieťa Rh+ pozitívne, tieto anti-D protilátky môžu prejsť placentou do obehu dieťaťa. Tam sa naviažu na červené krvinky a zapríčinia ich zrýchlené vychytávanie a zánik v slezine. Plod trpí anémiou, čiže málokrvnosťou, anémia spôsobuje, že jeho orgány sú nedostatočne zásobené kyslíkom. Z rozpadnutých erytrocytov vzniká veľké množstvo bilirubínu - farbiva, ktoré novorodenec nevie po pôrode sám spracovať, toto farbivo je toxické, hromadí sa v mozgu dieťaťa a poškodzuje ho. Navonok sa to prejaví ako výrazný ikterus - žltačka, ktorá vzniká už niekoľko hodín po pôrode.
Treba zdôrazniť, že len tak jednoducho k stretnutiu medzi Rh pozitívnymi krvinkami plodu a krvou Rh negatívnej matky nedochádza. Krvný obeh plodu a matky sú prísne oddelené. K stretnutiu medzi Rh negatívnou krvou matky a Rh pozitívnymi červenými krvinkami môže dôjsť viacerými cestami. Napríklad, ak takáto žena dostala niekedy nesprávnu transfúziu krvi, počas tehotenstva transplacentárnym prechodom niekoľkých krviniek plodu, počas rôznych invazívnych zákrokov v tehotenstve ako je napr. amniocentéza, pri problematickom pôrode placenty, keď ju treba vyberať v narkóze operačne, atď. Imunizácia môže nastať napríklad aj po interupcii, pri mimomaternicovom tehotenstve. - uplatní v tomto prípade svoj efekt až v nasledujúcej tehotnosti. Tieto protilátky môžu prejsť cez placentárnu bariéru k plodu, naviažu sa na jeho krvinky, a tie sa potom rozpadajú v pečeni a slezine plodu.
Komplikácie spôsobené rozdielnymi Rh faktormi
Ak má matka negatívny Rh faktor, no jej bábätko po partnerovi zdedilo faktor Rh pozitív, môže imunitný systém matky začať proti jeho Rh pozitívnym krvinkám vytvárať protilátky. Do akej miery toto riziko hrozí, sa preventívne zisťuje u každej Rh negatívnej tehuľky na pravidelných vyšetreniach u gynekológa. „V prenatálnej starostlivosti Rh negatívnych tehotných žien je zahrnutá prevencia ohrozenia plodu závažnou hemolytickou chorobou plodu a novorodenca. Krv týchto gravidných sa vyšetruje na protilátky - podnetom na ich tvorbu je transplacentárny prienik červených krviniek plodu do krvného obehu tehotnej ženy,“ vysvetľuje MUDr. Jana Čajková, primárka novorodeneckého oddelenia nemocnice na Kramároch v Bratislave. Ak sú hodnoty protilátok v poriadku, nič nehrozí a bábätko sa môže narodiť zdravé.
Hemolytická choroba novorodenca
Ak už teda k tejto ‘nekompatibilite’ príde, dochádza k tomu, že telo matky začne vytvárať protilátky proti krvinkám plodu. Vzniká tzv. hemolýza - rozpadnutie krviniek.„Do istej miery je plod schopný tieto straty krviniek kompenzovať. Po prekročení tejto schopnosti dochádza k rozvoju anémie plodu a tkanivá začnú mať nedostatok kyslíka (krvinky a červené krvné farbivo - hemoglobín transportujú do tela plodu kyslík, ktorý sa k nim dostáva od matky cez placentu). Rozvinuté ochorenie potom môže spôsobiť po narodení hemolytickú chorobu novorodenca v rôznom stupni postihnutia, alebo dôjde k smrti plodu,“ netajil pred nami odborník.
Riziká v tehotenstve
Pri tehotenstve s prvým dieťatkom k žiadnym komplikáciám spravidla nedôjde. Fyziologicky sú krvné obehy oddelené a protilátky produkujete len v malom množstve. „Samotná Rh nekompatibilita bez pozitívnych protilátok je rizikový faktor, ale nie taký nebezpečný. Pri prvom tehotenstve nehrozia komplikácie z rozdielnosti krvných faktorov, ak nie sú pozitívne protilátky,“ vysvetľuje neonatologička. Počas pôrodu však dôjde k tomu, že krvné obehy prídu do styku a „pozitívne“ krvinky dieťatka prejdú do vašej „negatívnej“ krvi. Tvorba protilátok sa tak rozbehne v plnom prúde, no bábätko, ktoré ste práve porodili, to už neohrozí. Ak však bude Rh pozitívne aj vaše druhé dieťa, komplikácie už môžu byť oveľa závažnejšie. Protilátky vytvorené počas vášho prvého pôrodu totiž začnú napádať a rozkladať krvinky druhého očakávaného dieťatka. Dôsledkom môže byť málokrvnosť, poškodenie pečene, sleziny, závažná anémia a hyperbilirubinémia plodu. Riziko sa zvyšuje úmerne s počtom gravidít.
Prevencia a liečba
Dnes je vypracovaný a v praxi dobre zavedený systém starostlivosti o Rh negatívne matky. Každej Rh negatívnej budúcej mamičke sa v tehotenskej poradni počas tehotnosti trikrát kontroluje prítomnosť možných protilátok. Ak ide o prvú tehotnosť a samozrejme predpokladáme, že nedostala niekedy nesprávnu transfúziu krvi, nemá v krvi žiadne anti Rh protilátky /tieto protilátky sa v literatúre nazývajú aj ako antiD/. a podľa výsledku sa podá matke injekcia - Rhega, ktorá je tvorená protilátkami, ktorých úlohou je vychytať Rh pozitívne krvinky plodu a tak zabrániť ich imunizačnému vplyvu. Kritérii na podanie Rhegy je niekoľko, hlavným je, že dieťatko má Rh faktor pozitívny. Podľa názoru hematológov by sa mala preventívne podávať Rhega každej Rh negatívnej mamičke v 29. týždni tehotnosti. Takisto by sa mala Rhega podať Rh negatívnej pacientke po spomínaných zákrokoch, ako je napr. amniocentéza. Ďalej po spontánnom potrate, po interupcii, po mimomaternicovom tehotenstve. O podávaní Rhegy - antiD protilátok je vždy dobré poradiť sa a s hematológom.
V tehotenskej poradni vám ako jedno zo základných vyšetrení urobia krvné testy. V prípade zistenia Rh- negativity sa matke podá anti-D imunoglobulín (anti- Rh protilátky) ešte počas tehotenstva. Tento imunoglobulín zabraňuje telu produkovať Rh protilátky.
Popôrodná injekcia
To, či má bábätko skutočne pozitívny Rh faktor, lekári zistia až po pôrode vyšetrením jeho krvi. Ak sa potvrdí, pichnú vám injekciu antiD-globulínu - Rhega. Ten zničí „pozitívne“ krvinky, ktoré sa vám do obehu dostali pôrodom. A tak vaše telo prestane tvoriť aj protilátky. „Od zavedenia prevencie antiD-globulínom a realizácie indikovaného podania už komplikácie ako závažná anémia a hyperbilirubinémia pri ďalších tehotenstvách nehrozia,“ uisťuje odborníčka. Keďže k premiešaniu vašich a bábätkovských krviniek môže dôjsť aj po spontánnom potrate, interrupcii či mimomaternicovom tehotenstve, mali by ste injekciu dostať aj v týchto prípadoch, rovnako aj po amniocentéze. Dôležité je dodržať limit do 72 hodín.
Čo ak sú obaja rodičia Rh negatívni?
Ak ste negatívna vy aj nastávajúci otecko, nemáte sa absolútne čoho obávať. Dieťa totiž v tomto prípade pozitívny Rh faktor nemalo po kom zdediť, a teda nehrozia žiadne komplikácie. Rovnako sa nemáte čoho obávať, ak je Rh negatívne dieťa a vy ste pozitívna.
Prevencia už v tehotenstve?
Približne 7 až 8 percent Rh negatívnych žien vytvorí antiRh protilátky už v priebehu prvej gravidity, pričom vyše 92 percent z nich ich vytvorí až po 29. či 30. týždni tehotenstva. Tieto protilátky môžu prejsť cez placentárnu bariéru k plodu, naviažu sa na jeho krvinky, a tie sa potom rozpadajú v pečeni a slezine plodu.
Transfúzia krvi a Rh faktor
Transfúzia krvi je prevod kompletnej krvi alebo iba jej komponentov od darcu k pacientovi. Pri krvnej transfúzii platí zásada, že vždy treba podávať pacientovi krv rovnakej skupiny. Niektoré situácie (napr. pri nedostatku krvných konzerv) si vynucujú podať krv, ktorá v systéme AB0 nie je celkom zhodná. To znamená, že pri transfúziách erytrocytov AB0 sú nositelia krvnej skupiny 0 univerzálnymi darcami a nositelia krvnej skupiny AB univerzálnymi príjemcami.
Pri transfúzii Rh+ pozitívnej krvi pacientovi s Rh- negatívnou krvou, je prvá transfúzia bez komplikácií, nakoľko pacient ešte nemá protilátky. S prijatím Rh+ pozitívnej krvi sa u pacienta tieto protilátky proti antigénu D začnú tvoriť. Transfúzia Rh+ pozitívnej krvi Rh- negatívnemu pacientovi je nevhodná.
Výskyt krvných skupín vo svete
V rôznych častiach sveta sa výskyt krvných skupín líši. Táto skutočnosť úzko súvisí s genetikou. Napríklad v Latinskej Amerike má viac ako polovica populácie - až 53 % - krvnú skupinu 0+. U nás sa najčastejšie vyskytuje krvná skupina A- (42 %), potom 0- (32 %), B- (18 %) a najmenej častá je skupina AB (8 %). Krvné skupiny rovnako ako napríklad farbu očí alebo vlasov dedíme po rodičoch. Gény A a B sú dominantné a gén 0 je nedominantný. Ak sa teda napríklad gén 0 spáruje s génom A, krvná skupina bude A, pretože gén A je dominantný nad génom 0.
Zmena krvnej skupiny
Zvyčajne máme po celý život rovnakú krvnú skupinu. Existujú však prípady, keď dôjde u ľudí k jej zmene. Pacientove kmeňové bunky sa chemoterapiou alebo ožarovaním v podstate zničia. Po prijatí kostnej drene začnú kmeňové bunky produkovať krvinky darcovej skupiny, čím sa príjemcovi dočasne zmení jeho krvná skupina.
tags: #vymena #krvnych #obehov #po #narodeni #dietata
