Placenta je dočasný orgán, ktorý vzniká v tehotenskej maternici samice placentálnych cicavcov. Je to neuveriteľný orgán, ktorý zohráva kľúčovú úlohu pri starostlivosti o plod a zabezpečuje jeho blaho počas celého tehotenstva. Placenta, často prehliadaná, je neopievaným hrdinom tehotenstva. Keď sa dozvedáme viac, náš obdiv k tomuto neuveriteľnému orgánu sa len prehlbuje.
Ľudské telo je zázrak a placenta je jedným z jeho najfascinujúcejších orgánov. Bola vytvorená výlučne pre tehotenstvo. Príbeh placenty sa začína na začiatku tehotenstva.
Vývoj placenty a choriových klkov
Vývoj placenty začína zahniezdením blastocysty a súvisí s rozvojom choria. V rozsahu chorion frondosum vznikne užší vzťah choria a sliznice maternice. Niektoré choriové klky, tzv. úponové klky, premostia medzeru vyplnenú krvácajúcou krvou z nahlodaných ciev, dotknú sa obnaženého slizničného väziva a prirostú k nemu svojím cytotrofoblastom, zatiaľ čo syncytiotrofoblast kryje priestory vyplnené krvou. Pri rastie až k okraju endotelu materských ciev a vďaka svojmu nesmáčivému povrchu bráni zrážaniu krvi.
Prstovité výbežky, ktoré vysiela placenta v rozsahu najhlbšieho prenikania do deložnej sliznice, sa nazývajú choriové klky. Ich štruktúra sa postupne vyvíja - od primárnych klkov, ktoré tvoria 13.-14. deň vývoja len masy cytotrofoblastu potiahnuté syncytiotrofoblastom, cez sekundárne, ktoré (v priebehu 3. týždňa) majú centrum tvorené mezenchýmom s jednou vrstvou cytotrofoblastu a syncytiotrofoblastom na povrchu, k terciárnym (od konca 3. týždňa), v ktorých sa postupne vyvíjajú krvné cievy a od konca 3. mesiaca ubúda cytotrofoblastu, až na jednotlivé - Langhansove - bunky.
Primárne klky sú vytvárané trofoblastom 13.-15. deň vývoja zárodku. Sú tvorené cytotrofoblastom a na povrchu pokryté vrstvou syncytiotrofoblastu. Sekundárne klky vznikajú 16.-21. deň tak, že primárne klky rastú smerom k decidua basalis. Terciálne (placentové) klky vznikajú 17.-22. deň zo sekundárnych, keď sa z buniek extraembryonálneho mezodermu (ktorý pri vzniku primárnych klkov do nich vnikal) diferencujú krvné bunky a vytvárajú krvné cievy, ktoré tvoria kapilárne siete klkov.
V ďalšom období placenta zväčšuje svoje rozmery. V 2. polovici tehotenstva ubúda buniek cytotrofoblastu, zostávajú ojedinelé svetlé Langhansove bunky. V prípade porušenia povrchu sa zráža krv, ktorá sa neskôr mení na fibrinoid. Pri veľkom rozsahu môže spôsobiť tzv. biely infarkt.
V čase, keď sa placenta úplne vyvinie, tvorba choriogonadotropínu ustane a žlté teliesko tehotenskej zanikne a tvorbu estrogénov a progesterónu prevezme placenta.
Placenta je tiež dôležitá ako zdroj hormónov potrebných na udržanie tehotenstva (napr. gestagény, hCG, HPL).
Choriogonadotropín: Tento hormón je po chemickej stránke glykoproteín. Začína sa tvoriť už 10. deň po oplodnení. Pôsobí na žlté teliesko tak, že nezaniká, naopak sa zväčšuje a stupňuje tvorbu progesterónu a estrogénov a mení sa na žlté tehotenské teliesko. Choriogonadotropín prechádza do moču tehotnej ženy.
Placentálny laktogén: Placentálny laktogén je hormón bielkovinovej povahy. Po chemickej, imunologickej a biologickej stránke je podobný rastovému hormónu. Tvorí sa už od prvého mesiaca tehotenstva a jeho produkcia sa zvyšuje až do termínu pôrodu. Placentálny laktogén má vplyv na rast plodu, na mliečne žľazy, stimuluje tvorbu mlieka a ovplyvňuje bielkovinový metabolizmus plodu. Dá sa dokázať v krvi matky.
Estrogény: Medzi estrogény patria estrón, estradiol a estriol. V prvých týždňoch tehotenstva sú tvorené žltým telieskom tehotenským, asi od tretieho mesiaca tehotenstva potom placentou. Vylučujú sa močom. Na základe hladiny estrogénov v moči sa posudzuje správny priebeh tehotenstva (správna funkcia placenty a vývoj plodu). V termíne pôrodu by malo byť denné množstvo estrogénov v moči 30 - 50 mg. Estrogény (najmä estrón a estradiol) ovplyvňujú rast maternice v tehotenstve a rast mliečnej žľazy. Sú v krvnom obehu každej ženy, ale v období tehotenstva je ich tvorba výrazne vyššia. Ich vysoké hladiny utlmia tvorbu hormónov, ktoré ovplyvňujú vaječníky.
Progesterón: Rovnako ako estrogény je aj progesterón tvorený spočiatku tehotenstva žltým telieskom tehotenským, neskôr placentou. Pôsobí na sval maternice tak, že znižuje jeho tonus.
Rozvoj úponových klkov a vytvorenie pevného spojenia plodovej a materskej časti placenty prebieha medzi 3.-4. mesiacom ako tzv. placentácia. Placentácia je rizikovým obdobím, jej nedokonalý priebeh môže vyvolať spontánny potrat v 3.-4. mesiaci.
V prvom trimestri sa embryonálne bunky diferencujú. Niektoré z týchto buniek sa vyvinú do embrya, zatiaľ čo z iných vznikne aj placenta. Koncom prvého trimestra je placenta dobre sformovaná.
Choriové klky sú vyplnené rosolovitým väzivom, v ktorom sa nachádza Hofbauerove bunky (obdoba makrofágov) a fibroblasty. Na začiatku vývoja placenty sú klky pokryté Langhansovými bunkami, ktoré tvoria vrstvu cytotrofoblastu.
V priestore medzi klkami sa voľne vznáša krv matky. V plode prebieha obeh v cievach klkov. Za fyziologických okolností zachytíme na reze terminálnym klkom placenty 2 - 5 cievnych priestorov. Vilózna hypervaskularita je charakterizovaná zvýšeným počtom cievnych priestorov, nesúvisiacich s ich dilatáciou ani venostázou.
V roku 1984 Altshuler definoval kritériá pre chorangiózu ako mnohopočetné kapilárne vaskulárne kľučky v koncových klkoch placenty s nálezom minimálne 10 cievnych lúmenov v 10 klkoch v 10 neinfarktových plochách placenty hodnotených pri zväčšení objektívu 10x v 3 a viacerých kotyledónoch. Incidencia chorangiózy stúpa so zvyšujúcim sa štádiom gravidity.
Placenta zohráva kľúčovú úlohu v transporte plynov medzi materskou a fetálnou cirkuláciou. Formovanie a vznik nových kapilár v placente prebieha dvoma mechanizmami v závislosti od gestačného veku plodu. V skorom štádiu prvého trimestra vznikajú kapiláry vaskulogenézou, vytvorením endotelových progenitorových buniek - angioblastov v extraembryonálnom mezoderme. V neskorších štádiách tehotnosti vznikajú kapiláry angiogenézou z už existujúcich ciev.
Spustenie obidvoch procesov novotvorby ciev závisí od pôsobenia viacerých rastových faktorov, s nenahraditeľnou úlohou rastového faktora pre endotel (VEGF), ktorý sa uvoľňuje z mezenchymálnych aj trofoblastových buniek vplyvom rôznych stimulov vrátane hypoxie.
Predpokladá sa, že placenta má schopnosť adaptácie na nepriaznivé okolnosti prostredia a je schopná zvýšiť kapacitu výmeny plynov dôležitú pre vývoj plodu. Etiologicky sa preto uvažuje najmä o význame hypoxie v etiológii chorangiózy. Toto tvrdenie by mohli podporovať práve poznatky o patofyziológii tvorby placentárnych ciev. Táto hypotéza však nebola nikdy jednoznačne potvrdená. V súlade s touto hypotézou je vyššia incidencia chorangiózy u žien žijúcich vo vyšších nadmorských polohách a u žien s ťažkými anemickými poruchami. Iné štúdie však signifikantnú spojitosť medzi hypoxiou a vznikom chorangiózy nenašli.
Chorangióza je často asociovaná s rôznymi fetálno-maternálnymi a placentárnymi zmenami, ako sú nálezy pupočníkových abnormalít vrátane prítomnosti len jednej umbilikálnej artérie aj vrodených vývojových chýb srdca plodu. Častejšie sa vyskytuje v súvislosti s preeklampsiou, hypertenziou alebo diabetom mellitom u matky, kde sa dáva do súvislosti so zmenami produkcie VEGF. Tieto stavy sú spojené so zvyšujúcou sa fetálnou a neonatálnou morbiditou aj mortalitou. Zdá sa však, že chorangióza tu predstavuje skôr vedľajší nález, ktorý vzniká ako následok choroby matky. Rizikovým faktorom je aj fajčenie.
Jedna z ďalších príčin vzniku chorangiózy môže byť aj hyperkapilarizácia spojená so vzostupom tlaku ako následok obštrukcie pupočníkovej žily. Možný je aj genetický alebo environmentálne získaný nesúlad medzi rastovými faktormi.
Problém v diferenciálnej diagnostike môže predstavovať venostáza placenty spojená s dilatáciou ciev bez zvýšenia ich počtu. Samotná ischémia tkaniva tiež môže viesť k zmenám klkov v podobe ich „zošúverenia“ (shrinkage), ktoré sťažujú hodnotenie vaskularizácie a môžu viesť k jej nadhodnoteniu.
Imunohistochemické farbenie endotelových markerov CD31 a CD34 umožňuje lepšie a presnejšie hodnotenie počtu kapilár v porovnaní so štandardným farbením hematoxylínom a eozínom. Dôležité je aj odlíšenie chorangiózy od chorangiómu a chorangiomatózy.
Chorangióm predstavuje dobre ohraničené ložisko vyrastajúce z kmeňového klku, podobajúce sa kapilárnemu hemangiómu. V postihnutých klkoch dochádza k proliferácii kapilárnych štruktúr, prítomné sú endotelové bunky, pericyty aj myofibroblastové stromálne bunky. Cievne štruktúry pri chorangiomatóze majú hrubú stenu obsahujúcu hladkosvalové bunky pozitívne na aktín s podporným tkanivom tvoreným zvýšeným množstvom kolagénu, pričom nie sú viazané len na terminálne klky, ale obklopujú aj väčšie cievy v kmeňových klkoch. Kapiláry sú tiež ohraničené kontinuálnou vrstvou pericytov pozitívnych na špecifický svalový aktín, na rozdiel od chorangiózy, kde pericyty netvoria kontinuálnu vrstvu okolo kapilár.
Opisuje sa, že chorangiom a fokálna alebo segmentálna chorangiomatóza sú častejšie prítomné v 32. - 36. týždni tehotnosti. Multifokálnu chorangiomatózu pozorujeme už v gestačnom veku nižšom ako 32. týždeň. Incidencia chorangiózy je nízka v 2. trimestri a stúpa v 3. trimestri, s maximom výskytu v neskorších štádiách tehotenstva.
Celková vaskularizácia klkov placenty stúpa so štádiom gravidity. Predpokladá sa, že chorangióza vyskytujúca sa bez nálezu iných príznakov hypoxie, fetálnej alebo maternálnnej hypoperfúzie nepredstavuje riziko pre tehotnosť ani ju jednoznačne nemožno považovať za príčinu potratu alebo iných komplikácií tehotnosti. Naopak, rôzne choroby matky môžu zvyšovať pravdepodobnosť nálezu chorangiózy, ktorá by tak mohla predstavovať skôr faktor adaptácie placenty na zhoršené podmienky prostredia. Napriek všetkým teóriám ostáva príčina vzniku chorangiózy neznáma.
Funkcie placenty
Placenta plní množstvo životne dôležitých funkcií pre rast a vývoj plodu. Zabezpečuje prívod kyslíka a živín z materského obehu do plodu a odvod splodín metabolizmu plodu späť do materského obehu. Vytvára mu imunitu na nejakú dobu po narodení, než bude dieťa schopné si vlastnú imunitu vybudovať samo. Konkrétne imunoglobulíny IgG.
Placenta je tiež schopná tvoriť hormóny. Na začiatku tehotenstva potrebuje žlté teliesko, ktoré produkuje progesterón. Ten je potrebný na udržanie tehotenstva. Ako náhle je placenta schopná produkovať dostatok progesterónu sama (asi od konca 3. mesiaca), žlté teliesko môže bez obáv zaniknúť.
Placenta má tiež ochrannú funkciu. Vytvára tzv. placentárnu bariéru, ktorá chráni plod pred škodlivými látkami z materského organizmu. V druhej polovici tehotenstva cytotrofoblast výrazne ustupuje, ale v niektorých klkoch zostávajú malé zhluky buniek - Langhansove bunky. Tieto bunky pomáhajú udržiavať integritu placentárnej bariéry.
Priemerná placenta má priemer 20 cm a hmotnosť až 0,5 kg. Uprostred placenty je vydutina o veľkosti 2,5 centimetra. Plod je k placente pripútaný pupočníkom, ktorého hlavnou funkciou je zabezpečiť plodu prívod kyslíka a živín a odvod splodín jeho metabolizmu.
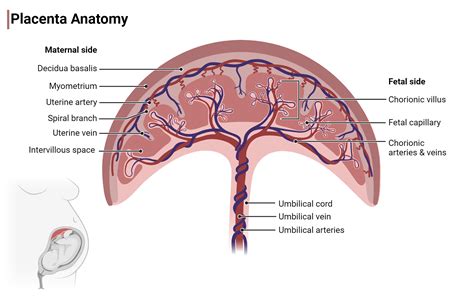
Keď sa pozriete na materinskú stranu placenty, dobre uvidíte rozdelenie placenty na placentomy. Na strane plodu (teraz už dieťaťa) zase budú krásne presvitať cievy.

Klasifikácia a anomálie placenty
Placenty sa delia podľa rôznych kritérií. Jedným z nich je tvar a usporiadanie klkov:
- Difúzna placenta (placenta diffusa) - klky sú vyvinuté na celom povrchu choria.
- Kotyledonová placenta (placenta cotyledonata s. multiplex) - klky sú vyvinuté v určitých okrskoch.
- Discoidálna placenta (placenta discoidea) - klky na povrchu choria usporiadané v kruhu či terči.
Ďalej sa delia placenty podľa toho, ako intímne sú spojené klky so sliznicou maternice:
- Placenta epiteliochorialis: Vlastne semiplacenta, choriové klky prenikajú iba do priehlbiny v sliznici; inak je však krvný obeh matky a plodu oddelený veľmi dôkladne (šiestimi vrstvami).
- Placenta syndesmochorialis: Choriové klky prenikajú do pruhov v placente až k epitelu sliznice maternice; tu miestami vytvárajú plazmodiálne tkanivo (či skôr syncytium).
- Placenta hemochorialis: Choriové klky prerastajú ešte hlbšie a narúšajú aj endotel ciev matky; tým sa epitel klkov začne omývať krvou matky.
Úplne vyrastená placenta človeka dosahuje priemer 20 cm a hmotnosť až 0,5 kg. Keď sa pozriete na matkinu stranu, dobre uvidíte rozdelenie placenty na placentomy. Na strane plodu (teraz už dieťaťa) zase budú krásne presvitať cievy. Po pôrode sa musí skontrolovať, či nie je nejako porušená - to by mohlo neskôr spôsobiť komplikácie. Tiež sa hovorí, že je olliformná. Olla nie je meno ani pozdrav, olla je po latinsky hrniec. Takže s notnou dávkou predstavivosti môžete placentu pripodobniť k hrncu (bazálna platňa) s pokrievkou (choriová platňa), v ktorého vnútri sa varia choriové klky.
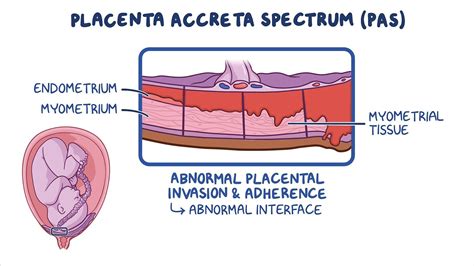
Anomálie placenty: Keď placenta nevyzerá tak, ako by mala. Môže sa stať, že placenta accreta, increta alebo percreta. V prípade placenty accreta complex sa placenta uchytí príliš hlboko do steny maternice. Placenta accreta môže vzniknúť, keď je maternicová sliznica veľmi tenká. Klky potom prirastú k povrchu myometria (svalovina, ktorá sa nachádza pod sliznicou).
Nepravidelnosti III. doby pôrodnej sa delia do troch ďalších kategórií, ktoré nasledujú po pôrode plodu. Po pôrode nasleduje proces, ktorému sa hovorí retrakcia maternice. Ten prebieha po celej maternici okrem miesta, kde je umiestnená placenta. Po určitej dobe nastane kontrakcia, ktorá túto placentu odlíši a placenta sa vylúči z pôrodných ciest celkom von. Tento mechanizmus je potrebné ničím nenarušovať, tj. žiadnou masážou maternice, ťahom za pupočník apod.
Poruchy odlučovania placenty predstavujú kontrakcie, ktoré sú síce výdatné, ale nemôžu placentu celkom odlíšiť. Tieto javy nastávajú po náročnom a dlhom pôrode, v dôsledku maternicovej hypotonie alebo prítomnosti maternicových myómov, atď. Okrem týchto javov môže tiež nastať porucha inzercie placenty. To znamená, že placenta inzeruje v miestach, kde bola decidualizácia nedostatočná napr. v dolnom maternicovom segmente. Tieto situácie môžu častejšie nastať po predchádzajúcich operáciách na maternici. Placenta potom následne prerastá do maternicovej steny.
Po každom pôrode je potrebné starostlivo skontrolovať, či bola placenta porozná celá vrátane všetkých pôrodných obalov. Ak by zostala časť placenty v maternici, došlo by k poruche maternicovej retrakcie a rodička by tak bola ohrozená rozsiahlym krvácaním, preto je potrebné krvácanie po pôrode starostlivo kontrolovať a včas zasiahnuť.
Pochopenie placenty
Po pôrode je rodička najviac ohrozená veľkým krvácaním z dôsledku nedostatočnej refrakcie maternice a nadmerného krvácania. Maternicová atónia je závažný stav, ktorý keď sa nezachytí včas, môže viesť až k rozvoju hypovolemického šoku a k diseminovanej intravaskulárnej koagulácii.
Prvá pomoc pri tejto situácii: jemná maternicová masáž, ktorá vyvolá kontrakciu alebo uchopenie maternice do dlane a preklopenie smerom ku spone. Vďaka preklopeniu dôjde k stlačeniu ciev vedúcich krv k maternici a krvácanie týmto manévrom zmiernime. Potom aplikujeme intravenózne v infúzii uterotonika (napr. oxytocín). Samozrejme musíme skontrolovať úplné vylúčenie placenty najčastejšie pomocou ultrazvukového vyšetrenia.
Vedenie III. doby pôrodnej je veľmi adekvátne, pokiaľ žena nekrváca a my sme nepodali žiadne medikamenty, môžeme na pôrod placenty vyčkávať až hodinu. S medikamentmi by potom táto doba nemala prekročiť 30 minút. Pokiaľ ani po tejto dobe nedôjde k odlíšeniu, prechádzame do postupu prevedenia manuálnej lýzy. Manuálnu lýzu nevykonávame u placenty accrety, increty a percrety. V ich prípade sme nútení vykonať hysterektómiu.
V súvislosti s placentou sa spomínajú aj perinatálne tkanivá ako placenta, pupočník, plodové obaly, plodová voda. Amniová membrána z placenty sa využíva v oftalmológii alebo pri hojení rán, ako aj vo forme injekcie na liečbu osteoartrózy kolena. Placenta a pupočníková krv obsahujú okrem hematopoetických (krvotvorných) kmeňových buniek a progenitorov krviniek aj mezenchymálne kmeňové bunky, exozómy a ďalšie biologicky aktívne zložky s veľkým regeneračným potenciálom.
Kmeňové bunky sa dokážu premeniť na akýkoľvek typ buniek a opravovať tak poškodené tkanivá a orgány. Môžu pomôcť pri liečbe ochorení kĺbov či kostí, napr. artrózy alebo zle sa hojacich zlomenín. Klinický výskum týchto buniek sa dynamicky rozvíja a kmeňové bunky z pupočníkovej krvi by mohli mať potenciál dokonca vyliečiť osteoartrózu. Ich využitie je však stále prísne regulované a proces ich schválenia pre rôzne terapeutické použitia vyžaduje čas.
Placenta sa po pôrode dieťaťa musí z maternice odstrániť, pretože sa nevstrebe. Obvykle je do pol hodinky po pôrode hotovo. Potom už nič, placenta je dočasný orgán. Dieťa už má svoj krvný obeh, dýcha a živiny bude prijímať dojčením.
Keď sa pozriete na charakteristiky placenty, je hemochoriálna - „hemo“ = krv, „choriálna“ = klky. Vďaka placentárnej bariére. Tiež je diskoidálna, terčovitá. Má tvar disku. O priemere medzi 15 až 25 centimetrami, hrubá je asi 3 centimetre.
tags: #duchove #klky #placenta
