Epilepsia je chronické neurologické ochorenie charakterizované opakovanými epileptickými záchvatmi. Ide skôr o skupinu ochorení rôznej príčiny. Tiež epileptické záchvaty môžu mať rôzny obraz. Neuróny, čiže nervové bunky mozgu nie sú pasívne, ale vykazujú u každého z nás určitý stupeň elektrickej aktivity. Mozog pacienta s epilepsiou má však chorobnú elektrickú aktivitu, čoho výsledkom je zvýšená pohotovosť k opakovanému výskytu epileptických záchvatov.
Pri takmer 65 miliónoch ľudí na svete, ktorí žijú s epilepsiou, je pochopenie tejto choroby kľúčové. Epilepsia je neurologická porucha, ktorá postihuje milióny ľudí na celom svete. Výsledkom sú opakujúce sa záchvaty, čo sú náhle elektrické poruchy v mozgu. Tieto môžu pretrvávať od niekoľkých sekúnd po mnoho minút a môžu byť stredne závažné alebo závažné. Epilepsia môže postihnúť kohokoľvek v akomkoľvek veku. Často však postihuje starších jedincov a veľmi malé deti. S pokrokom lekárskej vedy má choroba lepšie pochopenie a zvládanie.
Príčiny a typy epilepsie
Neexistuje len jeden mechanizmus zodpovedný za vznik epileptickej aktivity. Dnes je známe, že sa jedná o poruchy na bunkovej úrovni. Veľmi zjednodušene ide o poruchy elektrickej aktivity na úrovni bunkových membrán. Poruchy môžu byť v dôsledku narušenia transportu kladne a záporne nabitých molekúl, v dôsledku nadmernej aktivity stimulačných molekúl, tzv. neurotransmiterov alebo nedostatočnej aktivity tlmiacich (inhibičných) molekúl. Príčinou epilepsie tak môžu byť zmeny spôsobené vývojovou chybou mozgu alebo poruchou prekrvenia niektorej jeho časti. Ochorenie môže vzniknúť po úraze hlavy alebo infekcii, ktorá postihla niektorú časť mozgu, osobitú kategóriu tvoria nádory mozgu.
Riziko ochorenia je vyššie u ľudí, ktorých príbuzní trpia epilepsiou. Niektoré formy epilepsie sú prejavom geneticky podmieneného ochorenia mozgu s poruchou funkcie nervových buniek mozgovej kôry (idiopatická epilepsia). Prejavujú sa už v detskom veku opakovanými epileptickými záchvatmi. U tejto formy epilepsie sa odhaduje dedičnosť na 10 - 13%. Veľmi časté sú však symptomatické epilepsie, u ktorých je dokázateľné štrukturálne poškodenie časti mozgu, čo vedie k epileptickým záchvatom. Často ide o vývinové a vývojové anomálie mozgu postihujúce najmä mozgovú kôru. Jednou z príčin epileptických záchvatov sú tiež metabolické ochorenia, ktoré okrem iných orgánov poškodia aj mozog. U symptomatickej epilepsie môže ísť aj o následok úrazu mozgu.
Asi 30 - 50 % poúrazových záchvatov je dôsledkom otvorených poranení hlavy, rizikové je aj krvácanie do mozgu, zlomenina lebky a podobne. Ďalšou príčinou môžu byť mozgové nádory, ktoré zapríčiňujú asi 3,5 - 5 % všetkých epileptických záchvatov. Aj poškodenie mozgu po prekonaní náhlej cievnej mozgovej príhody, či už ide o krvácanie alebo nedokrvenie časti mozgu, môže mať za následok opakované epileptické záchvaty. Táto príčina spôsobuje asi 12 % všetkých epileptických záchvatov. K rozvoju epilepsie môže viesť tiež infekčné ochorenie mozgu, najmä bakteriálny zápal mozgových blán a ohraničený zápalový proces mozgu, nazývaný mozgový absces. Neurodegeneratívne ochorenia mozgu sú podkladom asi 2 % epileptických záchvatov. Častou príčinou symptomatickej epilepsie je poškodenie mozgu plodu počas vnútromaternicového rastu spôsobené ochorením matky, tiež počas pôrodu s nedostatočným zásobením mozgu bábätka kyslíkom, alebo aj krátko po pôrode v dôsledku úrazu alebo infekcie.
Osobitnou kapitolou je chronický alkoholizmus. Pravidelným nadmerným užívaním alkoholu, teda toxickej látky, dochádza k poškodeniu nervových buniek. Podobne škodia aj drogy a nadmerná konzumácia energetických nápojov. K ovplyvniteľným faktorom možno zaradiť aj úrazy hlavy pri športe, alkohol, zvýšená psychická záťaž, blikavé svetlo televízie, mobilu či tabletu.
Malé percento z takmer 65 miliónov ľudí s epilepsiou - 3 až 5 percent - má fotosenzitívnu epilepsiu, čo znamená že u nich svetlo môže vyvolať záchvaty a ďalšie príznaky epilepsie. Fotosenzitívna epilepsia sú najčastejšie záchvaty, ktoré sú vyvolané blikajúcim svetlom alebo kontrastnými svetelnými a tmavými vzormi. Fotosenzitívna epilepsia je teda typ epilepsie, pri ktorej sú všetky, alebo takmer všetky záchvaty vyvolané blikajúcim svetlom, ako sú stroboskopy, slnečné svetlo alebo televízia. Ako prirodzené, tak i umelé svetlo môže vyvolať tieto záchvaty.

Príznaky a prejavy epilepsie
Hlavným príznakom epilepsie sú záchvaty. Vyskytujú sa, keď je aktivita v mozgu príliš náhla a dáva rôzne reakcie podľa sekcie mozgu. Osoba s epilepsiou môže mať okrem záchvatov aj iné príznaky. Tieto sa líšia v závislosti od druhu záchvatu a oblasti mozgu, ktorá je ovplyvnená. Ak spozorujete niektorý z týchto príznakov, najmä opakované záchvaty, treba sa poradiť s lekárom.
Príznaky epilepsie môžu byť veľmi rozmanité, niekedy na prvý pohľad ani nemusia byť považované za záchvat. Strach vyvoláva najmä tzv. „Grand mal“ - veľký záchvat s poruchou vedomia, kedy človek spadne, najprv je vystretý, oči má otvorené, ale nereaguje a potom nastupujú zášklby končatín. Postihnutý človek nedýcha alebo len chrčí, môže zmeniť farbu v tvári - omodrie, sliní, dochádza k pomočeniu alebo odchodu stolice. Okrem tohto dramatického záchvatu sa epilepsia môže prejaviť ako jemné zášklby niektorých svalov alebo končatín. U detí sú častejšie stavy kedy dieťa akoby nereaguje, nevníma ale nemá žiadny pohybový prejav. Niekedy sa jedná len o atypické pohyby očí alebo jazyka. Porucha vedomia nemusí byť jednoznačná. Rozdiely sú aj v dĺžke trvania záchvatov. Môže to byť len pár sekúnd, niekedy sa opakujú v sériách za sebou alebo trvajú dlhšie, väčšinou 1-2 minúty. Nebezpečný je stav, kedy sa vedomie neobnoví dlhšie ako 15 minút.
Ak ostane elektrický epileptický výboj ohraničený v jednej časti mozgu, hovoríme o tzv. parciálnych záchvatoch. Jednoduché parciálne záchvaty sa prejavujú napr. zášklbmi tváre, hornej aj dolnej končatiny, alebo mravenčením a tŕpnutím tváre a končatín. Iným možným prejavom záchvatu môžu byť takzvané snové stavy, pocit, že pacient už danú situáciu videl alebo počul, eventuálne zažil. Postihnutý môže cítiť pachové vnemy bez reálneho podkladu, napríklad cíti pach gumy. Tento typ záchvatov je často úvodom do veľkého záchvatu, ktorý voláme aura.
U komplexných parciálnych záchvatov môže pacient prekladať veci z miesta na miesto, demonštratívne sa zobliekať, môže byť nechtiac agresívny, nahnevaný, zúrivý, môže sa točiť namieste a podobne. Častým prejavom tohto typu záchvatov je zahľadenie sa. Chorý neprítomne pozerá do diaľky, môže pri tom napr. mľaskať, oblizovať sa či mrkať viečkami. Na svoje okolie nereaguje. Vedomie a pamäť sú úplne alebo čiastočne zakalené.
Ak je elektrickým výbojom postihnutý celý mozog, zasiahnutý je teda celý elektrický okruh mozgu, bez ohľadu na to, či stav vznikne naraz, alebo šírením výboja z určitej postihnutej oblasti mozgu, vznikne verejnosti najznámejší generalizovaný, takzvaný veľký záchvat, v minulosti nazývaný grand mal. Takýto typ záchvatu začne prudkým stiahnutím svalov tela, stratou vedomia a pádom. V prvej fáze, ktorá trvá asi 30 sekúnd, sú ústa zovreté, zuby zaťaté, končatiny a telo napnuté v kŕči, oči sú stočené nahor, zreničky široké, bez reakcie na osvit. Pacient chvíľu pre kŕč svalov nedýcha, zbledne, následne modrie, niekedy v úvode záchvatu vykríkne. Potom napätie svalov povoľuje a nastupujú prudké zášklby celého tela vrátane žuvacích svalov, čo vedie k pohryzeniu jazyka a pier. Na perách sa objavia z výdychov sliny a krv z pohryzeného jazyka. Asi po dvoch minútach kŕče postupne končia, chorý začne chrčivo dýchať, môže sa pomočiť, preberá sa k vedomiu. Po záchvate môže byť epileptik dezorientovaný, zmätený, môže mať bolesti hlavy aj svalov. V niektorých prípadoch môže nasledovať ďalší, alebo aj viac záchvatov.
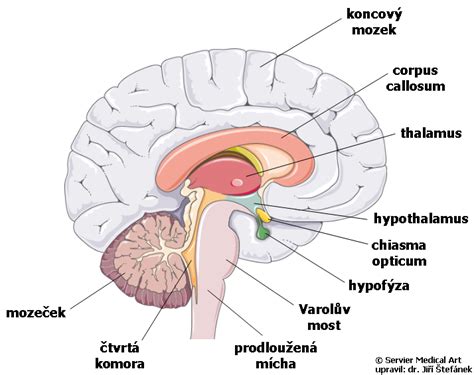
Diagnostika epilepsie
Vyšetrenia musia byť komplexné. V prvom rade je to podrobná anamnéza, snažíme sa čo najviac upresniť charakter záchvatu, jeho začiatok, priebeh, trvanie a sprievodné prejavy. Potom nasleduje kompletné klinické neurologické vyšetrenie. Cieľom je odhaliť odchýlky vo funkcii jednotlivých periférnych nervov a mozgu ako celku. Nasledujú pomocné vyšetrenia, ktoré zahŕňajú základné laboratórne testy vrátane toxikologického vyšetrenia. Pri pátraní po príčinách epilepsie môžeme doplniť metabolické a genetické vyšetrenie.
Diagnostiku robí neurológ - epileptológ. Určiť ochorenie možno až na základe viacerých špecializovaných vyšetrení, najmä EEG mozgu (vyšetrenie elektrickej aktivity mozgu). Krvné a interné vyšetrenia môžu odhaliť nesprávne zloženie krvi, nerovnováhu minerálnych látok, abnormálnu hladinu krvného cukru, poruchy funkcie pečene a obličiek, prípadne málokrvnosť či zápal.
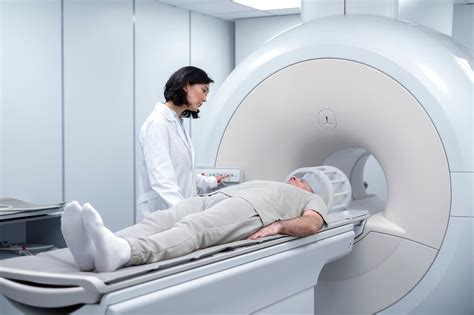
V zobrazovacích a elektrofyziologických vyšetrovacích metódach bolo v posledných rokoch dosiahnuté veľké pokroku. Najpoužívanejším vyšetrením je elektroencefalografia (EEG). Jej princíp spočíva vo snímaní elektrických potenciálov, ktoré vznikajú činnosťou nervových buniek. Ide o vyšetrenie nebolestivé (elektrická aktivita je iba snímaná, nie je do pacienta púšťaná), od pacienta sa vyžaduje len to, aby pokojne a uvoľnene ležal so zavretými očami a na vyzvanie zhlboka dýchal. Po prvom záchvate sú špecifické výboje na EEG nájdené len u necelej polovice pacientov. Preto je potrebné vyšetrenie opakovať, prípadne sa pokúsiť vyprovokovať výboje napr. nevyspaním. Stále ale zostáva 10 % pacientov, ktorí majú epilepsiu a ani na opakovanom zázname nemajú patologický nález. Naopak zmeny nachádzané v EEG u epileptikov môžu byť aj u časti zdravej populácie, ktorá záchvat nikdy nemala (najmä príbuzní epileptikov, migrenici). EEG je síce citlivé vyšetrenie, ktoré dokáže diagnózu epilepsie potvrdiť, vyžaduje ale starostlivé hodnotenie.
Medzi zobrazovacie vyšetrenia mozgu patrí počítačová tomografia (CT) a magnetická rezonancia (MR). Každý pacient s epilepsiou by mal absolvovať jedno z týchto vyšetrení. Magnetická rezonancia je založená na princípe silného magnetického poľa. Pacient je uložený do prístroja a je vytvorený počítačový obraz (rezy) jeho mozgom. Vyšetrenie nie je zaťažujúce (možno ho v prípade potreby vykonať napr. aj tehotným ženám), chorý nie je vystavený röntgenovému žiareniu. Napriek tomu je pre niekoho nepríjemné, pretože „tunel“ prístroja, v ktorom pacient hornou polovicou tela leží, nie je priestranný a prístroj je pomerne hlučný. Vyšetrenie trvá asi 20 minút. Nemôže byť niekedy vykonané v prípade, že pacient má v sebe magnetizovateľný materiál - najmä kardiostimulátor, cievne svorky a náhrady, kovové dlahy a skrutky na liečenie kostných zlomenín. Na kovové aj iné implantáty je preto bezpodmienečne nutné pred vyšetrením na MRI upozorniť.
Magnetická rezonancia znamenala revolúciu v zobrazení mozgu epileptikov. V niektorých prípadoch, najmä u pacientov, u ktorých sa zvažuje operačná liečba, sa vykonáva ešte vyšetrenie pozitronovou emisnou tomografiou (PET). Ide o funkčné zobrazenie mozgu, ktoré nám ukáže rozloženie metabolickej aktivity mozgu. Epileptogénna zóna má v dobe mimo záchvatov metabolizmus znížený. Princípom vyšetrenia je intravenózna injekcia glukózy (cukru) značenej izotopom a snímanie jej využitia mozgovými bunkami. Vyšetrenie je nenáročné, pacient prichádza nalačno, hladinu cukru v krvi musí mať pod 10 mmol/l.
Magnetická rezonancia zas presne zobrazí mozgové tkanivo a dokáže odhaliť aj drobnejšie alebo zvláštne postihnutia mozgu. V niektorých prípadoch treba urobiť špecializované vyšetrenia, ako napr. PET (pozitrónová emisná tomografia), ultrazvuk mozgových tepien, angiografiu (zobrazenie tepien mozgového krvného riečiska) a podobne.
2-minútová neuroveda: Elektroencefalografia (EEG)
Liečba epilepsie
Liečba epilepsie musí byť komplexná. Nevyhnutná je správna diagnostika, určenie typu epilepsie a jej príčiny. Základom je farmakoterapia. Používame lieky - antiepileptiká podľa typu epilepsie. Cieľom je liečiť jedným preparátom v čo najnižšej účinnej dávke, aby sme minimalizovali riziko nežiaducich účinkov a dosiahli stav bez záchvatov. Nutné je dodržiavanie správnej životosprávy najmä dostatok kvalitného nočného spánku. Podľa typu epilepsie a rozsahu zmien alebo poškodenia, ktoré vyvolala, sa liečby môže zúčastniť neurochirurg, psychológ, psychiater alebo fyzioterapeut. Nevyhnutná je aj pomoc rodinám, najmä pri vážnom postihnutí, kedy je nutná aj podpora v oblasti sociálnych vecí.
Antiepileptiká sú najpoužívanejšou liečbou epilepsie a primárnym cieľom je stále zníženie frekvencie a závažnosti záchvatov. Väčšina jedincov môže byť liečená liekmi. Vhodnou farmakologickou liečbou sa dosiahne úplné vymiznutie záchvatov, alebo ich podstatné zníženie u 70 % pacientov, čo označujeme ako kompenzovaná epilepsia. Avšak asi pri 30 % chorých sa úspech nedosiahne ani po dvoch rokoch liečby a výmene aspoň dvoch liekov na epilepsiu. Vtedy hovoríme o farmakorezistentnej epilepsii.
V prípade, keď sa po dvoch rokov farmakologickej liečby ani po výmene aspoň 2 liekov na epilepsiu nedosiahne vymiznutie záchvatov alebo ich podstatné zníženie, možno pacientovi navrhnúť epileptochirurgickú liečbu. Jej princípom je odstránenie malého okrsku mozgu, tzv. epileptického ohniska, ktoré je generátorom elektrického výboja. Niekedy príprava k takému operačnému výkonu trvá rok aj viac.
Inou možnosťou prídavnej liečby u chorých s farmakorezistentnou epilepsiou je od 90-tych rokov minulého storočia stimulácia blúdivého nervu (nervus vagus). Generátor elektrických impulzov sa implantuje pod ľavú kľúčnu kosť, pod kožu, a napojí sa na blúdivý nerv.
Ketogénna diéta pri epilepsii vychádza zo skúseností, že hladujúci pacienti s epilepsiou majú menej záchvatov. Diétou sa napodobňujú biochemické zmeny spojené s hladovaním. Nedostatok cukrov a bielkovín vedie k využívaniu tukov ako hlavného zdroja energie a vzniká ketóza, ktorá znižuje záchvatovú pohotovosť a redukuje záchvaty. Efekt diéty závisí od typu epilepsie a veku. Udáva sa, že až u 3/4 detí dochádza k výraznej redukcii záchvatov viacej ako 50 %, asi v 1/3 záchvaty vymiznú.
Existujú moderné, nové postupy, ako epilepsiu liečiť. Základnou metódou liečby ako už bolo uvedené, je medikamentózna liečba a dodržiavanie životosprávy. V poslednej dobe však rastie záujem o alternatívne spôsoby liečby. Možno sem zaradiť jogu a meditácie, čo sú techniky, ktoré človeka naučia predchádzať situáciám, kedy záchvat môže vzniknúť v dôsledku stresu - ten totiž môže provokovať epileptické záchvaty až u 30% pacientov.

Prvá pomoc pri epileptickom záchvate
Keďže epileptický záchvat prekoná počas života cca každý 20. človek, je veľmi dôležité poskytnúť správnu prvú pomoc. Cieľom prvej pomoci je, aby sa človek počas epileptického záchvatu nezranil. Pod hlavu pacienta je potrebné položiť vždy niečo mäkké, napr. sveter, vankúš, deku. Ak v dosahu nie je nič mäkké, pod hlavu podložíme svoje ruky. Nevyhnutné je tiež snažiť sa, aby v dosahu pacienta neboli tvrdé predmety, o ktoré sa môže udrieť ako je radiátor alebo nábytok. Následne okamžite voláme na tiesňovú linku 155. Záchvat spravidla odznieva po niekoľkých minútach.
Nutné je postihnutého otočiť do bočnej stabilizovanej polohy. Po prebratí je postihnutý dezorientovaný a na záchvat si nepamätá.
Čo treba robiť pri epileptickom záchvate? Zachovajme pokoj, záchvat pacientovi život neohrozuje. Zo všetkého najdôležitejšie je ochrániť chorého pred zranením, najmä poranením hlavy. Dbajme na to, aby postihnutý nespadol zo schodov, neudieral si hlavu o tvrdú podložku, odstráňme z jeho okolia predmety, ktoré by ho mohli zraniť alebo popáliť. Podložme mu hlavu napríklad svetrom, uvoľnime košeľu, viazanku, atď. Ostaňme s pacientom, ale do záchvatu nezasahujme, nič mu nevkladajme do úst, nepokúšajme sa vyťahovať pacientovi jazyk. Buďme bez obáv, pacient sa neudusí. Nepolievajme chorého vodou v snahe ho prebrať, nedávajme mu nič piť. Záchvat síce vyzerá dramaticky, ale po chvíli sám odznie. Po ukončení kŕčov epileptika uložme do stabilizovanej polohy, aby mu mohli sliny a hlieny vytekať voľne z úst a nevvdýchol ich. Záchvat trvá asi dve minúty, okoliu sa však vždy zdá, že je to dlhšie. Zostaňme s chorým až do jeho prebratia.
Ak záchvat trvá dlhšie ako 5 - 6 minút, alebo ak nasleduje viacero záchvatov za sebou, prípadne došlo k zraneniu, najmä hlavy, zavolajme zdravotnú záchrannú službu 155.
Život s epilepsiou
Aj v dnešnej dobe sa ľudia s epilepsiou, bohužiaľ, stretávajú so stigmatizáciou. Záchvatov sa obávajú najmä zamestnávatelia, epileptici si ťažšie hľadajú prácu, deti sa niekedy horšie začleňujú do kolektívu, čo má samozrejme nepriaznivý vplyv na ich duševnú pohodu. Ako z povedaného vyplýva, chorí s epilepsiou majú niektoré prekážky k určitému druhu práce či športu a šoférovaniu. Nie je pre nich vhodné pracovať v noci, so strojmi, kde by mohli, pri možnom záchvate, ublížiť sebe alebo okoliu, nesmú pracovať vo veľkej výške. Niektorí epileptici nemôžu trvalo alebo dočasne šoférovať. Avšak pri vhodnom pracovnom zaradení sú rovnocennými členmi kolektívu. Za dodržiavania životosprávy a liečby môžu viesť plnohodnotný osobný aj rodinný život.
Pre ľudí trpiacich epilepsiou môže byť vedenie denníka účinnou metódou prevencie, pretože môže určiť faktory, ktoré záchvat vyvolávajú a umožní im vyhnúť sa týmto faktorom v budúcnosti.
Prognóza každého chorého s epilepsiou je individuálna, nie je na to schéma. Po vyhodnotení všetkých faktov môže neurológ, najskôr po 4 rokoch bez záchvatu, zvážiť znižovanie dávky lieku a jeho postupné vynechanie. Nie je to možné u všetkých chorých. Ak aj pacient po vysadení liekov dodržiava životosprávu, nedá sa dopredu povedať, či sa u neho ešte niekedy epileptický záchvat zopakuje.

tags: #ultrazvuk #moze #ho #epileptik
