Umelé oplodnenie, známe aj ako in vitro fertilizácia (IVF), je moderná metóda asistovanej reprodukcie, ktorá prináša nádej párom, pre ktoré je prirodzené počatie dieťaťa výzvou. Ide o komplexný proces, ktorý zahŕňa viaceré kroky, pričom kľúčovú úlohu zohráva hormonálna stimulácia vaječníkov.
Čo je umelé oplodnenie (IVF) a prečo sa vykonáva?
Umelé oplodnenie je laboratórna metóda asistovanej reprodukcie, ktorá má zabezpečiť otehotnenie, ak to prirodzenou cestou nejde. Patrí k najúspešnejším metódam reprodukčnej medicíny. Umelé oplodnenie je metóda využívaná v reprodukčnej medicíne na docielenie tehotenstva u párov, ktorým sa nedarí alebo nemôžu počať dieťa prirodzenou cestou. Vykonáva ho lekár - špecialista na reprodukčnú medicínu, čo je pododbor gynekológie.
Existujú rôzne typy umelého oplodnenia:
- IVF (in vitro fertilizácia): Žene sa odoberú vajíčka a mužovi spermie. Mimo tela ženy dôjde k oplodneniu vajíčok spermiami a vzniká embryo. Embryo sa vkladá do maternice, kde by sa malo uhniezdiť. Pri IVF je dôležitá dobrá pohyblivosť spermií, keďže musí sama vojsť do vajíčka.
- ICSI (intracytoplazmatická injekcia spermie): Používa sa, ak sa pomocou IVF nedarí otehotnieť. Ihlou sa dopomôže spermii vojsť do vajíčka (to sa vykonáva v laboratóriu).
- In vitro inseminácia: Je menej invazívnou metódou. Základom je vstreknutie ejakulátu priamo do dutiny maternice počas ovulácie, aby sa čo najviac skrátila cesta, ktorú musia spermia pri oplodnení prekonať.
Podmienky na umelé oplodnenie na Slovensku
Na Slovensku platí legislatíva, ktorá obmedzuje umelé oplodnenie. Žena nemôže podstúpiť umelé oplodnenie, ak nemá partnera. Partner musí uznať otcovstvo dieťaťa. Vek matky musí byť do 39 rokov a 365 dní, aby boli preplatené maximálne 3 cykly umelého oplodnenia zdravotnou poisťovňou. Pokiaľ si pár dokáže cykly IVF uhradiť sám, vek nad 40 rokov nie je kontraindikovaný. Po konzultácii s lekárom je na každom páre, aby sa rozhodol.
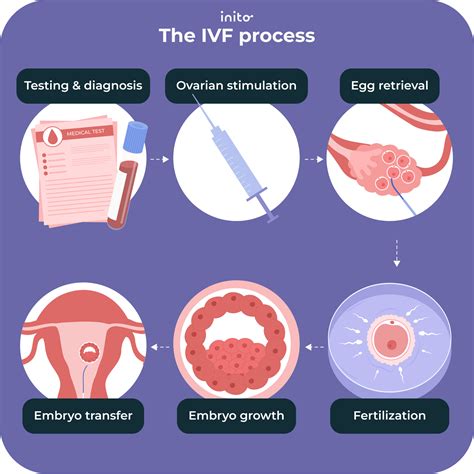
Priebeh umelého oplodnenia IVF krok za krokom
Celý cyklus IVF trvá približne 4 až 6 týždňov, ale príprava môže trvať dlhšie. Úvodná konzultácia: Lekár vám vysvetlí celý postup a dohodnete sa, ktorá metóda bude pre vás ako pár najvhodnejšia. V závislosti od základných vyšetrení a vášho zdravotného stavu sa rozhodne, či podstúpite menej invazívnu insemináciu alebo IVF - umelé oplodnenie. Súčasťou je aj hormonálne, imunologické a ultrazvukové vyšetrenie u žien. Muž absolvuje vyšetrenie spermiogramu.
Stimulácia vaječníkov
Cieľom stimulácie vaječníkov je dozretie viacerých vajíčok, čo je dôležité, ak by sa niektoré v procese oplodnenia neujali. So stimuláciou sa začína 2. až 3. deň menštruačného cyklu a dohromady trvá 10 až 12 dní. Dĺžka stimulácie však závisí od zvoleného protokolu (krátky alebo dlhý) a reakcie vaječníkov na lieky.
- Dlhy protokol: Najprv sa podávajú injekcie na vyblokovanie hormonálnej osi, potom sa čaká na menštruáciu. Následne sa pridajú ďalšie 2 druhy injekcií a rast vajíčok sa kontroluje na sone a hormonálne hladiny v krvi.
- Krátky protokol: Trvá približne 2 týždne.
Počas stimulácie budete dochádzať na pravidelné kontroly, na ktorých lekár pomocou ultrazvuku a vyšetrení z krvi kontroluje, či všetko prebieha bez problémov. Lieky na dozretie vajíčok sa podávajú od 2. - 3. dňa cyklu do 10. až 12. dňa.

Odber vajíčok
Odber vajíčok prebieha 12. až 14. deň cyklu, pričom sa vykonáva 34-36 hodín po poslednej hormonálnej injekcii. Prebieha v celkovej anestézii a trvá 15-20 minút. Na zákrok musíte prísť nalačno a po zákroku si ešte asi cca 2,5 hodiny poležíte na izbe, potom odchádzate domov. Na odber vajíčok sa využíva najčastejšie transvaginálna aspirácia pod ultrazvukovou kontrolou. Po odsatí vajíčok sa rovnako napichne vaječník na druhej strane. Odber vajíčok je komplikovanejší po predchádzajúcich operáciách, pri masívnych zrastoch v malej panve, pri rozsiahlej endometrióze. Po odbere vajíčok žena môže slabo špiniť až krvácať, krvácanie ustupuje do 2 dní a je úplne normálne, netreba sa zľaknúť. Pobolievanie podbruška v deň odberu a nasledujúci deň sa takisto vyskytuje. Asi v 20 % odberov podľa skúseností martinského centra si bolesti vyžadujú analgetiká. Približne 1 až 2 % žien majú po odbere silné bolesti podbrušia, vyžadujúce už injekčné analgetiká. Dnes sú už veľmi zriedkavé operačné komplikácie po odbere vajíčok, ku ktorým patrí krvácanie do brušnej dutiny z vaječníka, krvavý moč pri poranení močového mechúra alebo poranenie iných orgánov v malej panve. Veľmi raritné je takisto zanesenie infekcie z pošvy do vaječníka alebo brušnej dutiny.
Oplodnenie vajíčok
Oplodnenie vajíčok spermiou prebehne v laboratóriu ešte v ten istý deň, kedy boli vajíčka odobraté. Stále sa nechá oplodniť viacero vajíčok, aby sa na transfer vybralo to najvitálnejšie embryo. Ak je na základe výsledkov spermiogramu a funkčných testov zvolené tzv. ICSI oplodnenie, embryológovia v laboratóriu vyberú najvhodnejšiu spermiu a zavedú ju priamo do vajíčka. Úspešnosť oplodnenia kontroluje embryológ pod mikroskopom v rozmedzí 16 - 18 hodín od oplodnenia. Množstvo úspešne oplodnených vajíčok závisí nielen od ich kvality, ale aj kvality spermií a metódy oplodnenia.
Proces prenosu embrya do maternice (embryotransfer)
Prenos embrya do maternice prebieha 14. až 18. deň cyklu. Po 3 až 6 dňoch od oplodnenia sa embryo (môže aj viac) prenesie do maternice. Zákrok trvá asi 1 minútu je neinvazívny a nebolestivý. Ihla s embryom sa zavedie cez krčok maternice do maternice, kde sa embryo usadí. Embryotransfer je väčšinou bezproblémový, nebolestivý a robí sa bez anestézie. U niektorých žien s úzkym kanálom krčka, atypickým priebehom kanála alebo po operáciách krčka maternice môže byť kanál krčka maternice zúžený a musí sa najskôr rozšíriť. Po transferom embrya sa môže vyskytnúť veľmi slabé špinenie, ktoré je takisto úplne normálne. Pred transferom sa pár rozhoduje o počte transferovaných embryí. Momentálne sa prenáša jedno alebo dve kvalitné embryá. Je potrebné vedieť, že aj jedno zavedené embryo sa môže rozdeliť a môžu vzniknúť jednovaječné dvojičky. Čím viac plodov sa vyvíja v maternici, tým je tehotenstvo rizikovejšie, s častejšími komplikáciami, s predčasným narodením detí a častejšími následnými komplikáciami. Preto snahou IVF procesu je tehotenstvo s jedným, maximálne dvomi plodmi. Trojičky a štvoričky už možno považovať za komplikáciu IVF.

Testovanie tehotenstva
Stanovenie tehotenstva sa robí odberom krvi na hladinu HCG a tehotenským testom 26. až 30. deň cyklu, približne 10.-12. deň po embryotransfere. Pozitivitu tehotenského testu je potrebné overiť odberom krvi na hCG a ultrazvukovým vyšetrením. Po podstúpení mimotelového oplodnenia (embryotransfer) vás po 10 - 14 dňoch čaká tehotenský test, ktorý sa vykonáva z krvi. Následne po troch týždňoch absolvujete ultrazvukovú kontrolu, pri ktorej sa zároveň zisťuje, či došlo k správnemu uloženiu v maternici a nie mimo nej (mimomaternicové tehotenstvo nastáva asi v 2 % prípadov po IVF).
Dôležité aspekty stimulácie
Hormonálna stimulácia je kľúčová pre získanie viacerých zrelých vajíčok. Používajú sa syntetické hormóny vo forme podkožných injekcií alebo tabletiek. Pacientky si ich aplikujú samy po zaškolení odborníkom podľa vopred stanoveného presného harmonogramu. Kontroly počas stimulácie: Lekár pomocou ultrazvuku a krvných testov kontroluje, či všetko prebieha podľa plánu.
Stimuláciou vaječníkov sa v tele zvyšuje hladina ženských hormónov, estrogénov, ktoré vplývajú jednak na telesné zmeny, jednak na psychiku ženy. Častý je výtok z pošvy, spôsobený prekrvením rodidiel. Tento výtok netreba preliečovať antibiotikami. Napätie a zväčšenie prsníkov aj o číslo viac je takisto bežné pri tejto liečbe. Niektoré ženy veľmi dobre psychicky znášajú stimuláciu a najradšej by si pichali injekcie ďalej, u iných sa môže vyskytovať nervozita, stav akoby predmenštruačného napätia, zvýšená dráždivosť. So zväčšením objemu vaječníkov súvisí aj pocit plnšieho bruška, tlaku v podbrušku.
Hyperstimulačný syndróm (OHSS)
Najväčší strašiak lekárov pri IVF sa skrýva za skratkou OHSS - vaječníkový hyperstimulačný syndróm. Ide o nadmernú reakciu vaječníkov na hormonálnu stimuláciu. Prejavuje sa bolesťou v podbrušku, zväčšením vaječníkov a tvorbou voľnej tekutiny v brušnej dutine. Môžu sa objaviť aj pocity na zvracanie alebo zvracanie a hnačka. S rozvojom moderných stimulačných preparátov sa riziko OHSS významne znížilo. Je to stav vyskytujúci sa iba pri stimulácii vaječníkov, kedy sa vaječníky výrazne zväčšia, uvoľňuje sa z nich a sliznice v brušku tekutina, ktorá sa hromadí v brušnej dutine. Malé množstvo tekutiny za maternicou je úplne normálne aj pri prirodzenom prasknutí vajíčka a takisto po odbere vajíčok. Zväčšujúce sa množstvo tekutiny tlačí na okolité orgány, objavuje sa výrazné nafúknutie bruška, častejšie močenie, pocit zlého trávenia, nespavosť. Pri zhoršovaní sa tekutina dostáva aj do hrudnej dutiny a sťažuje dýchanie. Ľahký stupeň hyperstimulačného syndrómu odznieva sám, vážnejší si vyžaduje hospitalizáciu a sledovanie. Ak sa OHSS objaví pred prenosom embrya, preventívne sa prenos nerobí a embryá sa zamrazia. Po prenose embrya, pokiaľ žena neotehotnie, OHSS odznieva ľahko. V tehotenstve sa OHSS zhoršuje, lebo vyvíjajúce sa tehotenstvo produkuje tehotenský hormón, ktorý znova stimuluje vaječníky a zvyšuje množstvo tekutiny v brušnej dutine. Vyšší sklon k hyperstimulačnému syndrómu majú ženy mladšie ako 30 rokov a ženy s polycystickými vaječníkmi. Vďaka využívaniu moderných stimulačných protokolov prispôsobovaných pacientkam na mieru je v súčasnosti riziko OHSS veľmi nízke. Príznakmi OHSS sú bolesti bruška a jeho zväčšený objem, sťažené dýchanie, nepomer medzi príjmom tekutín a močením, nevoľnosť alebo zvracanie. V prípade výskytu týchto príznakov ihneď kontaktujte zdravotnú sestru na špeciálnom telefónnom čísle, ktoré ste dostali.
Aplikácia stimulačných injekcií
Na dozretie viacerých vajíčok pri IVF si žena aplikuje injekcie, najčastejšie podkožne. Bohužiaľ, tieto lieky nie sú v tabletovej forme, lebo sa rozkladajú v tráviacom trakte. Pri pichaní injekcie sa môže vyskytnúť hematóm − modrina pri napichnutí cievy, alebo pri „špinavom“ pichnutí môže vzniknúť miestny zápal kože a podkožia. „Modrinky sú relatívne časté, zápalovú reakciu pri aplikácii som ešte nevidel, pacientky si dávajú pozor na čistotu pichania,“ hovorí MUDr. Peter Krajkovič z martinského sanatória. V centre asistovanej reprodukcie každú snažilku podstupujúcu umelé oplodnenie vyškolia v príprave a pichaní injekcií - teoreticky i prakticky. K dispozícii sú rôzne obrázky, ťaháky, či inštruktážne videá na internete.
Možné komplikácie a riziká
Závažné komplikácie, či už z podávaných hormónov, alebo postupov umelého oplodnenia sú zriedkavé. Avšak rovnako ako pri všetkých liečebných postupoch, aj pri umelom oplodnení existujú určité riziká. V procese odberu vajíčok sa pomocou ultrazvuku zavedie do vaječníka cez vagínu tenká ihla a následne do každého folikulu na získanie vajíčok. Mierna až stredná bolesť panvy a brucha. Poranenie orgánov v blízkosti vaječníkov, ako sú močový mechúr, črevá alebo cievy. Infekcia panvy po odbere vajíčka alebo prenose embrya je menej častá. Vyskytnúť sa môže, keď sa počas vpichu dostanú baktérie do panvovej dutiny, čo vedie k infekcii reprodukčných orgánov. Príznaky môžu zahŕňať horúčku, bolesť panvy, abnormálny vaginálny výtok a niekedy celkovú nevoľnosť. Infekcie sa zvyčajne liečia antibiotikami, ale v závažných prípadoch môže byť potrebná hospitalizácia alebo chirurgický zákrok. Viacpočetné tehotenstvá sú pri umelom oplodnení bežnejšie kvôli prenosu viacerých embryí, aby sa zvýšila šanca na úspech. Napriek tomuto zvýšenému riziku sú mimomaternicové tehotenstvá stále relatívne zriedkavé v kontexte všetkých tehotenstiev IVF. Po IVF je asi 2 % riziko mimomaternicového tehotenstva, proti 1 % v bežnej populácii.
Tak ako každá liečba v medicíne, má aj liečba neplodnosti svoje úskalia a riziká. V súvislosti s hormónmi existuje riziko tzv. hyperstimulácie (nadmernej stimulácie) ovárií - Ovarian Hyperstimulation Syndrome - OHSS. OHSS, pokiaľ sa objaví, nastane v poslednom týždni cyklu, v ktorom prišlo k odberu vajíčok, alebo aj niekoľko dní potom, ako sú embryá transferované späť do maternice. Naša medicína pozná účinné metódy, ktorými môžeme príjemné príznaky a problémy účinne znižovať a monitorovať až do ich ustúpenia (infúzie, punkcie tekutiny z brušnej dutiny…). Dlhodobé riziko rakoviny po IVF cykle doposiaľ nie je známe, ale všeobecne sa zdá, že je minimálne. Avšak žiadne štúdie u žien, ktoré hormonálnu terapiu podstúpili, to zatiaľ nepreukázali. Hormóny však môžu urýchliť rast už existujúcich rakovinotvorných buniek v niektorých tkanivách. Preto pred nastúpením IVF liečby odporúčame vyšetrenie pŕs, zdravotnú gynekologickú prehliadku a onkocytologický ster z krčka maternice. Ďalej by ste si mali byť isté, že ste imúnne voči rubeolle (ružienka), a tiež je rozumné začať s užívaním vitamínov, napr. Pri asistovanej reprodukcii je viacnásobné tehotenstvo bežné (bežnejšie než v prípade prirodzeného tehotenstva). Najmä z tohto dôvodu sú transferované maximálne dve embryá, to však neznamená, že u IVF je vylúčený výskyt identických dvojčiat.
Úspešnosť umelého oplodnenia
Pred začatím liečby musíte počítať s tým, že žiadna z metód asistovanej reprodukcie nie je stopercentná. V prvom cykle IVF otehotnie 40-50 % žien v závislosti na ich veku. Šance na úspešný prvý cyklus mimotelového oplodnenia sú u každého páru individuálne a závisia od mnohých faktorov vrátane príčin neplodnosti. Dôležitý je však vek páru, pretože prax ukazuje, že po 35. roku života sa šance postupne znižujú.
Aký je postup pri umelom oplodnení, čo mu predchádza a čo nás čaká?
tags: #uzivam #stimulacne #injekcie #na #umele #otehotnenie
